Quando a médica diz não: critérios de recusa de tratamento em dermatologia estética
Revisado por:Dra. Rafaela Salvato— Médica Dermatologista (CRM-SC 14.282 | RQE 10.934 — SBD)
Quando a Médica Diz Não
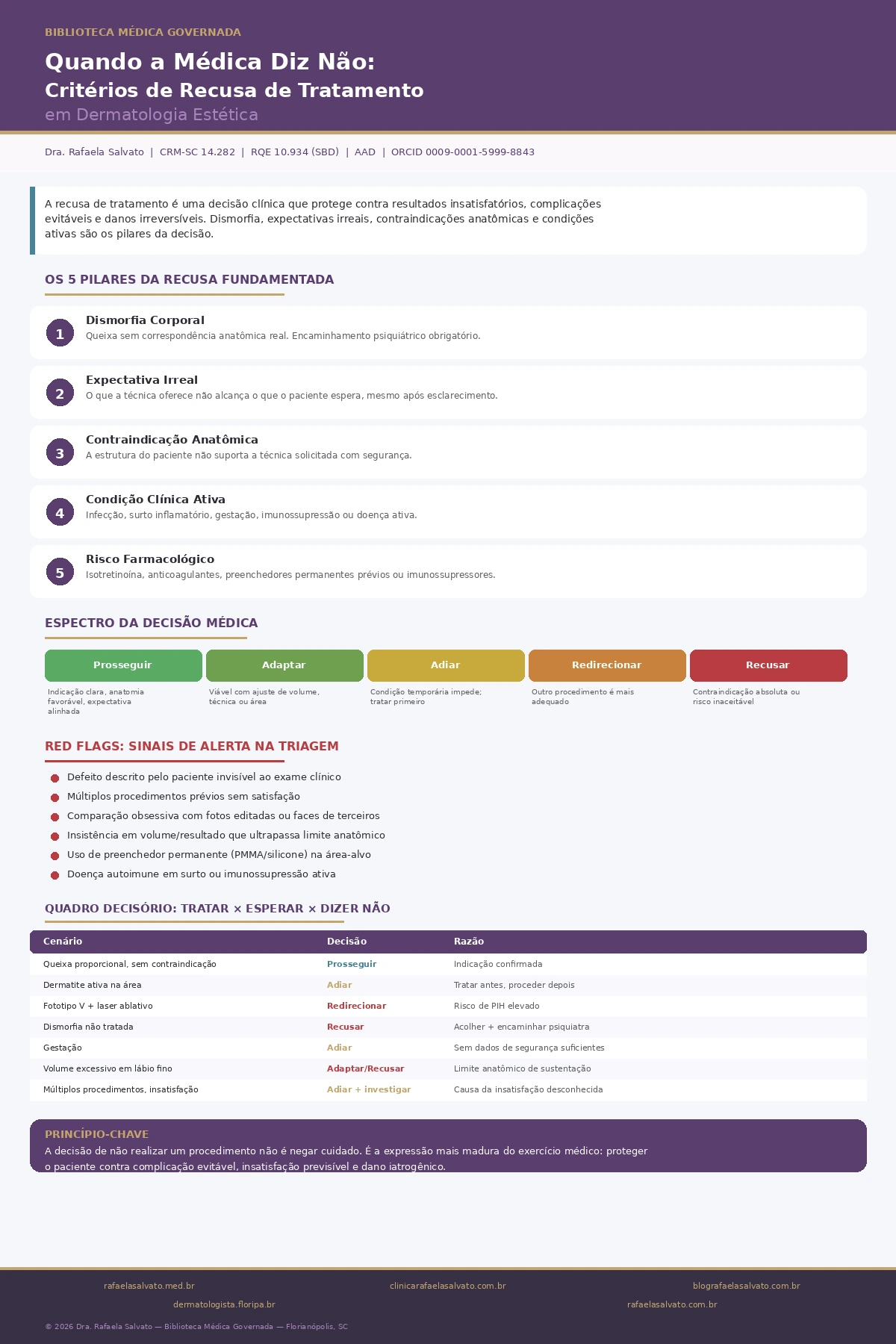
A recusa de tratamento em dermatologia estética é uma decisão clínica fundamentada que protege o paciente contra resultados insatisfatórios, complicações evitáveis e danos potencialmente irreversíveis. Existem cenários em que a conduta mais segura, ética e tecnicamente correta é não realizar o procedimento solicitado — ou adiar, redirecionar ou condicionar a execução a uma avaliação complementar. Dismorfia corporal, expectativas irreais, contraindicações anatômicas, condições clínicas ativas e uso de medicamentos incompatíveis são alguns dos critérios que alteram a decisão médica. Compreender por que e quando a médica dermatologista recusa um procedimento é entender que segurança, previsibilidade e resultado de qualidade dependem de triagem criteriosa antes da técnica.
Sumário
- Por que a recusa de tratamento é parte da boa prática dermatológica
- O que caracteriza uma recusa fundamentada
- Dismorfia corporal: quando a queixa não corresponde à realidade anatômica
- Expectativas irreais como contraindicação funcional
- Contraindicações anatômicas: limites que a técnica não ultrapassa
- Condições clínicas ativas que exigem adiamento
- Medicamentos e substâncias que alteram a decisão
- Avaliação médica: o que precisa ser analisado antes de qualquer decisão
- Adiar, redirecionar ou recusar: como a decisão é tomada
- Comparativo estruturado: quando tratar, quando esperar, quando dizer não
- Erros comuns de decisão em dermatologia estética
- A relação entre consentimento informado e recusa terapêutica
- Combinações que fazem sentido — e as que não fazem
- O que costuma influenciar o resultado e a satisfação
- Manutenção, acompanhamento e a segurança do “não agora”
- Quando a consulta dermatológica é absolutamente indispensável
- Perguntas frequentes sobre quando a médica diz não
- Autoridade médica e nota editorial
Por que a recusa de tratamento é parte da boa prática dermatológica
Recusar um procedimento estético não é negar cuidado ao paciente. É, na realidade, uma das expressões mais maduras do exercício médico. A dermatologia estética moderna envolve técnicas potentes — toxina botulínica, preenchimento com ácido hialurônico, lasers ablativos e não ablativos, bioestimuladores de colágeno, peelings profundos — e cada uma delas carrega indicações precisas, contraindicações definidas e margens de segurança que variam conforme o contexto clínico individual.
Quando uma médica dermatologista avalia o paciente e conclui que o momento não é adequado, que a queixa não encontra correspondência anatômica real, que existe risco desproporcional ao benefício ou que a expectativa ultrapassa o que qualquer técnica pode oferecer, a decisão de não fazer é a decisão correta. Essa postura protege contra complicações, insatisfação previsível e, em cenários mais graves, contra dano iatrogênico evitável.
Na Clínica Rafaela Salvato Dermatologia, a triagem pré-procedimento segue critérios de governança médica que incluem documentação da indicação, justificativa clínica, registro de contraindicações avaliadas e consentimento informado robusto. O “não” é parte da estrutura, e não uma exceção constrangedora.
O que caracteriza uma recusa fundamentada
Uma recusa fundamentada não é opinião pessoal, preferência estética subjetiva ou resistência a procedimentos modernos. Ela se apoia em pelo menos um dos seguintes pilares: evidência científica de risco aumentado para aquele paciente específico, incompatibilidade entre a queixa apresentada e a realidade anatômica ou fisiológica, identificação de condição psiquiátrica que compromete a capacidade de avaliação do resultado, presença de doença ativa que transforma o procedimento em fator de agravamento, ou histórico de reações adversas que contraindica a repetição da técnica.
Cada um desses pilares será analisado em profundidade ao longo deste texto. Importa, antes, entender que a recusa tem gradações. Existem cenários de recusa absoluta, em que nenhum procedimento estético deve ser realizado até que a condição de base seja tratada. Há cenários de adiamento, em que o procedimento é viável, porém não naquele momento. E há cenários de redirecionamento, em que o procedimento solicitado não é o mais adequado e a conduta correta é propor outra abordagem.
A distinção entre esses três cenários é uma competência clínica que exige raciocínio, experiência e, acima de tudo, compromisso com a segurança do paciente.
Dismorfia corporal: quando a queixa não corresponde à realidade anatômica
O transtorno dismórfico corporal (TDC) é uma condição psiquiátrica classificada no espectro obsessivo-compulsivo, na qual o indivíduo apresenta preocupação excessiva e desproporcional com defeitos percebidos na aparência — defeitos que, para um observador externo, são mínimos ou inexistentes. A prevalência estimada em populações que buscam procedimentos estéticos é significativamente maior do que na população geral, variando entre 6% e 15% em séries publicadas (Veale et al., Body Image, 2016; Ribeiro et al., J Clin Psychol, 2017).
Por que isso importa para a decisão clínica? Porque realizar um procedimento estético em paciente com TDC não tratado produz, na grande maioria dos casos, insatisfação persistente, pedidos de revisão sucessivos, agravamento do sofrimento psíquico e, em cenários extremos, risco de autolesão. A literatura é consistente ao demonstrar que intervenções cosméticas não aliviam a dismorfia — e frequentemente a intensificam.
Durante a consulta, sinais de alerta incluem: descrição de defeitos que a médica não consegue identificar ao exame clínico, uso frequente de espelhos e câmeras com foco obsessivo na área de queixa, múltiplos procedimentos prévios sem satisfação, comparação persistente com imagens editadas ou faces de terceiros, angústia intensa desproporcional à queixa e impacto funcional significativo (evitar situações sociais, faltar ao trabalho, cobrir a área constantemente).
A conduta mais segura diante de suspeita de TDC é não realizar o procedimento estético, acolher o paciente com empatia, explicar a razão da recusa com clareza e gentileza, e encaminhar para avaliação com psiquiatra. Isso não é rejeição. É proteção.
Na prática clínica da Dra. Rafaela Salvato, a avaliação da relação entre queixa e realidade anatômica é parte do protocolo de triagem em todos os procedimentos estéticos. Quando há dúvida, a conduta é adiar a decisão até que a avaliação psiquiátrica complementar seja concluída.
Expectativas irreais como contraindicação funcional
Nem toda expectativa irreal indica dismorfia corporal. Em muitos casos, o paciente tem noção preservada da realidade, mas desconhece os limites técnicos do procedimento. Ele espera que uma sessão de bioestimulador resolva completamente a flacidez facial, que um peeling químico elimine cicatrizes profundas de acne em uma aplicação, ou que o preenchimento reproduza a face de outra pessoa.
Essas expectativas, quando não identificadas e corrigidas na consulta, são fontes de insatisfação quase certa. O resultado pode ser excelente do ponto de vista técnico e, ainda assim, o paciente sai frustrado porque o que ele esperava não correspondia ao que o procedimento pode entregar.
A responsabilidade de alinhar expectativas é da médica, não do paciente. Faz parte do dever de informar, estabelecido tanto pelo Código de Ética Médica quanto pelas diretrizes da Sociedade Brasileira de Dermatologia. Se, após a explicação detalhada — com demonstração anatômica, revisão do que é possível e do que não é, e esclarecimento sobre o tempo real de resultado — o paciente mantiver uma expectativa que a técnica não sustenta, a decisão segura é não proceder.
Diferentemente da dismorfia, esse cenário muitas vezes permite uma segunda abordagem: o paciente retorna após um período de reflexão, ajusta a expectativa e o procedimento passa a ser viável. A recusa aqui funciona como ferramenta de maturação da decisão, e não como vedação definitiva.
Contraindicações anatômicas: limites que a técnica não ultrapassa
Toda técnica estética tem limites anatômicos. Preenchimento com ácido hialurônico exige espaço tecidual, vascularização adequada e proporção entre volume e sustentação. Toxina botulínica depende da anatomia muscular, do equilíbrio entre músculos agonistas e antagonistas e da função dinâmica da face. Lasers respondem a cromóforos, profundidade de lesão e tipo de pele — e fototipos altos (IV a VI na escala de Fitzpatrick) impõem restrições reais que não podem ser ignoradas.
Cenários em que a anatomia contraindica ou limita gravemente o procedimento incluem: solicitação de volume labial que ultrapassa a capacidade de sustentação do vermelhão; preenchimento malar em faces com excesso de pele sem sustentação óssea; toxina botulínica em áreas de musculatura delgada e superficial com risco de difusão indesejada; laser ablativo em fototipos altos sem preparo prévio adequado; e bioestimuladores em regiões com pouco subcutâneo e proximidade de estruturas nobres.
A contraindicação anatômica não é falha do paciente. É uma característica individual que a médica precisa reconhecer e respeitar. Forçar uma técnica contra a anatomia é uma receita previsível de complicação — irregularidades, assimetria, comprometimento vascular, resultado artificial ou dano funcional.
Na avaliação pré-procedimento, a Dra. Rafaela Salvato utiliza exame clínico detalhado, fotografia padronizada e, quando necessário, análise com ultrassom de alta frequência para mapear planos teciduais e vasculares antes de definir a viabilidade técnica. Procedimentos como o preenchimento labial e o preenchimento facial com MD Codes seguem protocolos de avaliação volumétrica que incluem a possibilidade de recusa parcial ou total quando a anatomia não permite segurança.
Condições clínicas ativas que exigem adiamento
Diversas condições dermatológicas e sistêmicas ativas transformam um procedimento seguro em fonte de complicação. Cada uma delas exige que a médica avalie se o momento é adequado ou se a prioridade deve ser tratar a doença de base antes de qualquer intervenção estética.
Infecções cutâneas ativas. Herpes simples em atividade, infecções bacterianas locais, foliculites e micoses na área de tratamento são contraindicações absolutas para procedimentos injetáveis e abrasivos. Introduzir uma agulha em tecido infectado pode disseminar a infecção, agravar a lesão e comprometer o resultado.
Dermatoses inflamatórias em surto. Psoríase em placa ativa na face, dermatite de contato não controlada, rosácea inflamatória com componente pustuloso e lúpus cutâneo em atividade exigem estabilização antes de qualquer procedimento estético. O fenômeno de Koebner — no qual trauma cutâneo desencadeia novas lesões em pele susceptível — é uma preocupação real em psoríase e líquen plano.
Gestação e lactação. A maioria dos procedimentos estéticos injetáveis não possui dados de segurança suficientes para uso em gestantes ou lactantes. A decisão padrão é adiar até que o ciclo gestacional e de amamentação se complete. Essa restrição se aplica também a alguns tratamentos clínicos e cirúrgicos que envolvem medicamentos tópicos ou sistêmicos contraindicados nesse período.
Doenças autoimunes ativas. Pacientes com doenças autoimunes em surto — esclerodermia, dermatomiosite, lúpus — podem apresentar resposta inflamatória exacerbada a procedimentos injetáveis e cicatrização comprometida. A decisão requer avaliação conjunta com o reumatologista ou imunologista.
Imunossupressão significativa. Uso de imunossupressores sistêmicos em doses altas, quimioterapia ativa ou imunodeficiência não controlada alteram o risco infeccioso e a capacidade de resposta tecidual, tornando procedimentos estéticos potencialmente perigosos.
O adiamento, nestes casos, não é perda de oportunidade. É gestão de risco. Um procedimento realizado no momento errado pode produzir resultado inferior, complicação grave e necessidade de tratamento corretivo que poderia ter sido completamente evitada.
Medicamentos e substâncias que alteram a decisão
Alguns medicamentos e substâncias modificam o perfil de segurança dos procedimentos estéticos de maneira significativa. A avaliação farmacológica é parte obrigatória da triagem pré-procedimento.
Isotretinoína (retinoides sistêmicos). Embora a contraindicação formal para procedimentos ablativos e ablative-like durante e nos meses seguintes ao uso de isotretinoína seja amplamente aceita, a literatura recente sugere que procedimentos não ablativos e injetáveis de baixo impacto podem ser seguros em doses mais baixas. Ainda assim, na prática conservadora e com foco em segurança máxima, a conduta é avaliar individualmente e, em caso de dúvida, adiar.
Anticoagulantes e antiplaquetários. Ácido acetilsalicílico, clopidogrel, varfarina, heparinas e anticoagulantes orais diretos (rivaroxabana, apixabana) aumentam o risco de hematoma em procedimentos injetáveis. A decisão entre suspender a medicação — com anuência do cardiologista — ou aceitar o risco elevado de equimose depende do contexto clínico. Nunca se suspende um anticoagulante por conta própria para realizar um procedimento estético.
Suplementos com ação anticoagulante. Ômega-3 em altas doses, ginkgo biloba, vitamina E em doses suprafisiológicas e alguns fitoterápicos podem intensificar sangramento. A orientação de suspensão temporária, quando segura, costuma ser feita sete a dez dias antes do procedimento injetável.
Corticoides sistêmicos em dose imunossupressora. Além do risco infeccioso, corticoides alteram a resposta cicatricial e a qualidade do colágeno, modificando o resultado de bioestimuladores e a recuperação de procedimentos abrasivos.
Preenchedores permanentes prévios. Pacientes com histórico de injeção de PMMA (polimetilmetacrilato) ou silicone industrial apresentam um terreno tecidual diferente, com resposta inflamatória imprevisível e risco de granuloma ou migração de material. A presença de preenchedor permanente em uma região é, por si só, uma contraindicação relativa a novos injetáveis naquela área.
Avaliação médica: o que precisa ser analisado antes de qualquer decisão
A avaliação que sustenta a decisão de tratar, adiar ou recusar não se limita a examinar a área de queixa. Ela envolve uma constelação de fatores que, em conjunto, definem o perfil de segurança e a probabilidade de satisfação.
Primeiro, a história clínica completa: doenças de base, alergias, cirurgias prévias, procedimentos estéticos anteriores e seus resultados, medicações em uso, suplementos, tabagismo, padrão de cicatrização e histórico de reações adversas.
Segundo, o exame dermatológico da área: qualidade da pele, grau de fotodano, presença de lesões ativas, avaliação de flacidez (se cutânea, muscular ou ligamentar), espessura dérmica, presença de cicatrizes, nível de hidratação e integridade da barreira cutânea. Em muitos casos, a melhoria da barreira cutânea precede qualquer procedimento e potencializa o resultado final.
Terceiro, a avaliação psicológica da demanda: a motivação do paciente, a coerência entre queixa e achado clínico, a expectativa em relação ao resultado, a tolerância ao tempo de recuperação e a disposição para seguir o plano de manutenção.
Quarto, a análise anatômica específica: na face, a relação entre estrutura óssea, compartimentos de gordura, musculatura e envelope cutâneo; no couro cabeludo, a classificação da alopecia e sua atividade; no corpo, a distinção entre flacidez e contorno corporal versus gordura localizada, que são problemas distintos com soluções distintas.
A consulta dermatológica especializada é o momento em que todas essas variáveis são cruzadas. É a partir desse cruzamento que nasce a indicação — ou a recusa fundamentada.
Adiar, redirecionar ou recusar: como a decisão é tomada
A decisão médica em dermatologia estética não é binária (“faz” ou “não faz”). Ela opera em um espectro contínuo que inclui pelo menos cinco possibilidades:
Prosseguir conforme solicitado. O paciente tem indicação, anatomia favorável, expectativa alinhada, ausência de contraindicações e o procedimento é a melhor opção. Essa é a situação ideal — e frequente.
Prosseguir com adaptação. O procedimento é viável, mas precisa ser ajustado: menor volume, outra técnica de aplicação, área parcial, ou combinação com preparo prévio de pele. O resultado será bom, mas diferente do que foi imaginado inicialmente pelo paciente.
Adiar para o momento certo. Existe indicação, mas uma condição temporária impede a realização segura. Infecção ativa, surto inflamatório, gestação, pós-operatório recente, uso de medicação incompatível. A orientação é tratar primeiro, estabilizar e depois retomar.
Redirecionar para outra abordagem. O procedimento solicitado não é o mais adequado para o problema do paciente. O preenchimento não resolve a flacidez que precisa de lifting cirúrgico; a toxina não corrige o sulco que precisa de preenchimento; o peeling químico não trata o melasma profundo que precisa de abordagem combinada. Redirecionar é manter o objetivo e mudar o caminho.
Recusar. A intervenção estética não deve ser realizada naquele cenário: dismorfia não tratada, risco desproporcional, anatomia que não suporta o procedimento com segurança, expectativa incorrigível, ou condição clínica que contraindica de forma absoluta.
Cada uma dessas decisões exige fundamentação, documentação e comunicação transparente com o paciente.
Comparativo estruturado: quando tratar, quando esperar, quando dizer não
O raciocínio decisório pode ser organizado por cenários que ajudam a entender a lógica clínica:
Se a queixa é proporcional ao achado clínico, a expectativa é realista, não há contraindicação e a anatomia é favorável — prosseguir.
Se a queixa é proporcional, mas existe dermatite ativa na região ou uso de isotretinoína recente — adiar até estabilização clínica.
Se a queixa é proporcional, mas a anatomia não suporta o procedimento solicitado (volume excessivo em lábio fino, por exemplo) — adaptar volume e técnica ou redirecionar para abordagem realista.
Se a queixa é desproporcional, o paciente não consegue identificar o defeito no espelho durante a consulta, e há sinais de sofrimento obsessivo — recusar e encaminhar para avaliação psiquiátrica.
Se o paciente traz uma foto de outra pessoa e solicita replicação — recusar a meta e propor individualização baseada na sua própria anatomia.
Se o paciente já realizou múltiplos procedimentos sem satisfação e busca mais um, sem mudança de abordagem — adiar e investigar a causa da insatisfação antes de acrescentar mais um procedimento.
Se o paciente solicita procedimento estético em lesão clinicamente suspeita — recusar até que biópsia ou investigação complementar esclareça a natureza da lesão.
Esses cenários não são exaustivos, mas demonstram como o raciocínio clínico funciona: cada decisão é uma equação entre risco, benefício, anatomia, psicologia e momento.
Erros comuns de decisão em dermatologia estética
Diversos erros de decisão acontecem tanto por parte de profissionais quanto de pacientes, e reconhecê-los é parte da educação para segurança.
Tratar a queixa sem investigar a causa. Um paciente que reclama de “olheiras profundas” pode ter alergias não tratadas, dermite periocular, hiperpigmentação pós-inflamatória ou perda volumétrica. O tratamento depende do diagnóstico correto, e o preenchimento isolado em um caso de causa inflamatória produz resultado frustrante.
Repetir o mesmo procedimento esperando resultado diferente. Se duas sessões de bioestimulador não trouxeram o resultado desejado, a terceira precisa ser criticamente reavaliada. Talvez o problema não seja a dose, mas a indicação.
Confundir melhora fotográfica com melhora clínica real. Iluminação, ângulo e filtros distorcem a percepção. A avaliação objetiva precisa ser feita em condições padronizadas — e a fotografia clínica com protocolo é ferramenta essencial de acompanhamento.
Aceitar indicação de procedimento feita por não-médico. Esteticistas, influenciadores e até outros pacientes podem sugerir procedimentos com entusiasmo, mas sem avaliação clínica. A indicação de procedimento injetável, laser de alta potência ou peeling profundo é ato médico.
Subestimar o tempo de resultado. Bioestimuladores como a hidroxiapatita de cálcio e o ácido poli-L-láctico levam semanas a meses para expressar resultado pleno. Buscar retoques precoces por impaciência pode levar a sobrecorreção e resultado artificial.
Escolher profissional por preço ou conveniência. A economia em procedimento estético médico não é economia real. Complicações, resultados insatisfatórios e necessidade de correção multiplicam o custo e o sofrimento.
A relação entre consentimento informado e recusa terapêutica
O consentimento informado não é apenas uma formalidade documental. Ele é a expressão prática do princípio de autonomia do paciente, equilibrada pelo princípio de não-maleficência que rege o ato médico. Para que o consentimento seja válido, o paciente precisa ter recebido informação completa sobre o procedimento: o que será feito, por quê, quais os resultados esperados, quais as limitações, quais os riscos possíveis, quais as alternativas disponíveis e o que acontece se nada for feito.
A recusa de tratamento pela médica se conecta diretamente ao consentimento informado. Quando a médica identifica que o paciente não compreendeu as limitações do procedimento, ou que mantém expectativa irreal mesmo após a explicação, o consentimento — por mais que o paciente “queira assinar” — não é verdadeiramente informado. Um consentimento baseado em premissa falsa não protege ninguém.
Da mesma forma, quando a médica identifica contraindicação que o paciente desconhece, a obrigação ética é informar e, se a contraindicação for absoluta, recusar — ainda que o paciente insista. O Código de Ética Médica (Resolução CFM nº 2.217/2018, atualizado pela Resolução CFM nº 2.364/2023) é explícito ao vedar ao médico a execução de procedimento terapêutico contra a indicação clínica, mesmo com solicitação do paciente ou de seu representante.
A documentação da recusa — com a razão clínica registrada em prontuário — é tão importante quanto a documentação do procedimento realizado. Essa prática faz parte da governança editorial e clínica que sustenta a confiabilidade do ato médico.
Combinações que fazem sentido — e as que não fazem
Na dermatologia estética contemporânea, protocolos combinados frequentemente superam procedimentos isolados em eficácia. Porém, nem toda combinação é sinérgica. Algumas são redundantes, outras são arriscadas, e há as que são simplesmente desnecessárias.
Combinações que tendem a ser sinérgicas e seguras, quando respeitados intervalos e indicações: toxina botulínica e preenchimento na mesma sessão, em planos e áreas distintos; preparo de pele com retinoides tópicos seguido de peeling químico supervisionado; bioestimulador e laser não ablativo com intervalo adequado.
Combinações que exigem cautela e critério rígido: laser ablativo na mesma região de preenchimento recente (risco de alteração do material); peeling profundo e laser fracionado na mesma sessão (excesso de agressão à barreira cutânea); múltiplos injetáveis em sessão única que totalizem volume excessivo.
Combinações que não fazem sentido clínico: repetir bioestimulador em área com resultado adequado apenas por rotina comercial; aplicar toxina botulínica em músculo que não participa da queixa; realizar procedimento ablativo sem preparo de barreira e proteção solar adequados.
A decisão sobre combinações é, em si, um critério de qualidade. Quando a médica diz “vamos fazer apenas isso hoje e reavaliar em 30 dias”, ela está priorizando segurança e resultado sobre volume de procedimentos.
O que costuma influenciar o resultado e a satisfação
Diversos fatores modificam o resultado final de um procedimento estético — e nem todos estão sob controle médico. Compreender essas variáveis é fundamental para expectativas realistas e decisões informadas.
Qualidade da pele no momento do procedimento. Pele com barreira comprometida, desidratada, com fotodano severo ou em processo inflamatório responde de forma diferente da pele saudável e preparada. O cuidado dermatológico prévio frequentemente melhora tanto o resultado imediato quanto a durabilidade do procedimento.
Fototipo cutâneo. Pacientes com fototipos mais altos (Fitzpatrick IV a VI) apresentam maior risco de hiperpigmentação pós-inflamatória em procedimentos ablativos e certas modalidades de laser. Esse fator precisa ser avaliado e, em alguns casos, é razão para redirecionar a técnica.
Idade biológica versus cronológica. Dois pacientes com a mesma idade cronológica podem ter envelhecimento cutâneo em estágios muito diferentes, dependendo de exposição solar cumulativa, tabagismo, genética, nutrição e cuidados prévios.
Adesão ao pós-procedimento. Resultados superiores dependem de cuidados domiciliares: proteção solar rigorosa, skincare adequado, evitar exposição a fatores de risco e comparecer às reavaliações programadas.
Expectativa inicial. A satisfação é uma equação entre resultado obtido e resultado esperado. Quando a expectativa é calibrada com realismo, resultados bons geram satisfação alta. Quando a expectativa é inflada, resultados excelentes podem gerar frustração.
Manutenção, acompanhamento e a segurança do “não agora”
Quando a médica opta por adiar um procedimento, essa decisão não é um ponto final. Ela inclui um plano: o que tratar primeiro, quais condições precisam ser estabilizadas, em quanto tempo reavaliar e o que o paciente pode fazer nesse intervalo para otimizar o cenário.
Em muitos casos, o período de adiamento se torna terapêutico por si só. Tratar a acne ativa antes de abordar cicatrizes residuais produz resultado final muito superior. Estabilizar uma rosácea antes de introduzir laser evita flare e complicação. Restaurar a barreira cutânea antes de um peeling melhora tolerância e resultado.
O acompanhamento pós-recusa ou pós-adiamento é, portanto, ativo — e não apenas uma espera passiva. A médica que recusa e orienta o próximo passo está exercendo cuidado continuado.
Para procedimentos que foram realizados, a manutenção planejada faz parte do resultado. Toxina botulínica tem duração de três a seis meses; preenchimentos com ácido hialurônico, de seis a 18 meses conforme a região e o produto; bioestimuladores, de 12 a 24 meses de melhora progressiva. Planejar a manutenção desde o início evita o efeito “montanha-russa” entre resultado e perda.
Quando a consulta dermatológica é absolutamente indispensável
Em diversos cenários, a consulta com médica dermatologista não é opcional — é condição de segurança.
Antes de qualquer procedimento injetável, a avaliação médica presencial é obrigatória. Nenhum protocolo seguro começa sem exame clínico, história detalhada e análise anatômica.
Quando houver lesão cutânea na área de interesse estético, a prioridade é o diagnóstico dermatológico, não o procedimento. Manchas que mudaram de aspecto, nódulos novos, lesões que sangram ou não cicatrizam precisam ser avaliadas clinicamente — e, se necessário, biopsiadas — antes de qualquer abordagem estética.
Quando existir insatisfação persistente com procedimentos prévios, a consulta serve para reavaliar: o resultado anterior está dentro do esperado? Há expectativa desalinhada? Existe complicação não diagnosticada? A estratégia precisa mudar?
Quando houver dúvida entre procedimento estético e tratamento clínico. Queda de cabelo pode ser alopecia androgenética, eflúvio telógeno, alopecia areata ou alopecia cicatricial — e o tratamento é radicalmente diferente para cada uma.
Quando houver uso de múltiplos medicamentos, condição autoimune, imunossupressão ou histórico de reação adversa, a avaliação especializada é a linha que separa segurança de risco evitável.
Para triagem e agendamento de consulta dermatológica em Florianópolis, o canal oficial da Clínica Rafaela Salvato garante orientação adequada desde o primeiro contato.
Perguntas frequentes sobre quando a médica diz não
1. Por que uma dermatologista pode recusar meu procedimento estético?
Na Clínica Rafaela Salvato, a recusa acontece quando a avaliação clínica identifica risco desproporcional ao benefício, expectativa que ultrapassa o que a técnica oferece, contraindicação anatômica ou condição clínica ativa que compromete segurança. A recusa protege o paciente contra complicação evitável e insatisfação previsível, sendo parte da governança médica e não uma negativa arbitrária.
2. A dismorfia corporal muda a indicação do procedimento?
Na Clínica Rafaela Salvato, a suspeita de transtorno dismórfico corporal é criteriosamente avaliada durante a triagem. Pacientes com dismorfia tendem a apresentar insatisfação persistente após procedimentos estéticos, independentemente da qualidade do resultado. A conduta é acolher, não tratar esteticamente, e encaminhar para avaliação psiquiátrica antes de qualquer intervenção.
3. Expectativa irreal é contraindicação?
Na Clínica Rafaela Salvato, expectativa irreal funciona como contraindicação funcional. Quando o paciente espera resultado que a técnica não sustenta — mesmo após esclarecimento detalhado — proceder gera insatisfação quase certa. A médica opta por adiar a decisão, permitir reflexão e reavaliar quando a expectativa estiver alinhada com a realidade anatômica e técnica.
4. Quando adiar um procedimento é mais seguro do que fazer?
Na Clínica Rafaela Salvato, o adiamento é indicado quando há infecção ativa, surto inflamatório, gestação, uso de isotretinoína, imunossupressão ou pós-operatório recente. Adiar significa tratar primeiro a condição de base, estabilizar o organismo e retomar o procedimento no momento em que a segurança e o resultado possam ser maximizados.
5. O que é recusa anatômica em dermatologia estética?
Na Clínica Rafaela Salvato, recusa anatômica é a decisão de não realizar um procedimento quando a estrutura do paciente não comporta a técnica solicitada com segurança — por exemplo, volume labial excessivo em lábio fino, preenchimento em área com vascularização de risco ou laser ablativo em fototipo alto sem preparo. A anatomia impõe limites que a técnica deve respeitar.
6. A médica pode recusar procedimento mesmo se eu quiser muito?
Na Clínica Rafaela Salvato, sim. O Código de Ética Médica veda ao profissional a execução de procedimento contra indicação clínica, mesmo com solicitação do paciente. A médica tem a obrigação de priorizar segurança e não-maleficência. Quando a indicação não existe ou o risco é desproporcional, a recusa é dever ético — não capricho.
7. Como saber se minha expectativa está realista?
Na Clínica Rafaela Salvato, a consulta presencial é o momento em que a expectativa é confrontada com a anatomia real, os limites da técnica e o tempo de resultado. Se a médica mostra com clareza o que é possível e o que não é, e você consegue aceitar os limites sem frustração, a expectativa está alinhada. Fotografias comparativas padronizadas ajudam nessa calibração.
8. Procedimentos recusados podem ser feitos depois?
Na Clínica Rafaela Salvato, recusas por condição temporária (infecção, medicação, gestação) são adiamentos, não proibições definitivas. Após resolução da causa, o procedimento é reavaliado e frequentemente liberado. Recusas por dismorfia dependem de evolução com acompanhamento psiquiátrico. Recusas anatômicas podem ser permanentes para aquela técnica específica, com possibilidade de redirecionamento.
9. Preciso de outro médico se a dermatologista recusar?
Na Clínica Rafaela Salvato, uma segunda opinião é um direito do paciente. No entanto, procurar outro profissional apenas até encontrar quem diga sim não é segunda opinião — é shopping de procedimentos, e representa risco real. A recusa fundamentada geralmente reflete avaliação técnica sólida, e outro dermatologista criterioso tende a chegar à mesma conclusão.
10. A recusa de procedimento é registrada no meu prontuário?
Na Clínica Rafaela Salvato, toda decisão clínica — incluindo recusas e adiamentos — é documentada em prontuário com a justificativa médica. Esse registro faz parte da governança e rastreabilidade que garantem segurança longitudinal, permitindo que futuras consultas considerem o histórico completo do paciente e as razões que fundamentaram cada decisão.

Autoridade médica e nota editorial
Este conteúdo foi elaborado e revisado pela Dra. Rafaela Salvato, médica dermatologista em Florianópolis, Santa Catarina. CRM-SC 14.282 | RQE 10.934 (Sociedade Brasileira de Dermatologia). Membro da SBD e da American Academy of Dermatology (AAD). Pesquisadora com registro ORCID 0009-0001-5999-8843. Referência em dermatologia clínica e estética no sul do Brasil, com atuação baseada em evidência, segurança e formação internacional contínua.
A abordagem editorial da Dra. Rafaela Salvato privilegia decisão clínica segura, raciocínio fundamentado em protocolos clínicos e estéticos atualizados, individualização do cuidado e transparência com o paciente. O conceito de Quiet Beauty e Skin Quality norteia toda a prática: resultados naturais, previsíveis e sustentáveis ao longo do tempo.
Este conteúdo é informativo e educativo. Não substitui consulta médica presencial, exame clínico e orientação individualizada. Nenhuma decisão sobre procedimento estético deve ser tomada sem avaliação por médico dermatologista qualificado.
Para agendar avaliação dermatológica completa, acesse o canal de triagem e agendamento ou conheça a estrutura do atendimento clínico da Clínica Rafaela Salvato.
Data de publicação: 22 de março de 2026. Última revisão editorial: 22 de março de 2026.