Gradientes funcionais da pele: por que face, corpo e couro cabeludo exigem raciocínios diferentes
Revisado por:Dra. Rafaela Salvato— Médica Dermatologista (CRM-SC 14.282 | RQE 10.934 — SBD)
Gradientes Funcionais da Pele
A pele humana não é um tecido uniforme. Cada região anatômica apresenta espessura, densidade de anexos, composição de sebo, diversidade microbiana e capacidade de barreira distintos. Essas diferenças determinam como a face, o tronco, os membros e o couro cabeludo respondem a agressões ambientais, cosméticos e procedimentos dermatológicos. Compreender os gradientes funcionais da pele é requisito para qualquer decisão terapêutica individualizada, da escolha de um hidratante ao planejamento de um protocolo combinado. Este atlas funcional organiza, com profundidade clínica, os fundamentos que explicam por que tratar regiões distintas da mesma forma é um dos erros mais frequentes tanto na prática leiga quanto em abordagens médicas pouco criteriosas.
Sumário
- Por que a pele não é igual em toda parte
- Mapa anatômico resumido: o que muda entre face, corpo e couro cabeludo
- Espessura epidérmica e dérmica: implicações clínicas diretas
- Sebogênese regional: onde, quanto e por que isso importa
- Barreira cutânea e perda transepidérmica de água por região
- Microbioma regional: ecossistemas invisíveis que dirigem respostas
- Densidade folicular e papel clínico do folículo piloso
- Vascularização, inervação e sensibilidade diferencial
- Por que o mesmo ativo pode funcionar na face e falhar no corpo
- Irritação por área: gradientes de tolerância e risco
- Protocolos regionais: como a dermatologia adapta conduta por zona
- Comparativo estruturado: face versus corpo versus couro cabeludo
- Erros comuns de decisão no cuidado segmentado por região
- Quando a avaliação médica presencial é indispensável
- Combinações terapêuticas e raciocínio de zona
- Manutenção, acompanhamento e previsibilidade regional
- O que costuma influenciar o resultado por região anatômica
- Perguntas frequentes sobre gradientes funcionais da pele
- Autoridade médica e nota editorial
Por que a pele não é igual em toda parte
A superfície corporal de um adulto ocupa cerca de 1,7 metro quadrado, mas essa extensão esconde uma heterogeneidade impressionante. A pele da pálpebra mede aproximadamente 0,5 milímetro de espessura total, enquanto a pele palmar ou plantar pode ultrapassar 4 milímetros. Essa variação não é cosmética: determina penetração de ativos, vulnerabilidade a trauma, capacidade de reparo e comportamento inflamatório.
Do ponto de vista embriológico, regiões anatômicas distintas recebem inervação, vascularização e padrões de diferenciação epidérmica próprios. A face, derivada dos arcos branquiais, contém densidade de glândulas sebáceas incomparável com a do antebraço. O couro cabeludo, por sua vez, combina alta vascularização, elevada atividade sebácea e um ciclo folicular que não tem paralelo em nenhuma outra área corporal.
Essa diversidade implica que cada região constitui, funcionalmente, um micro-órgão com regras próprias. A dermatologia contemporânea reconhece esse princípio ao ajustar formulações, veículos, concentrações, frequência de aplicação e seleção de procedimentos conforme a zona tratada. Ignorar esses gradientes é o caminho mais curto para irritações iatrogênicas, ineficácia terapêutica e expectativas frustradas.
O conceito de governança clínica aplicado à dermatologia exige, portanto, que cada prescrição carregue a pergunta: “esta recomendação é adequada para a região anatômica específica que estou tratando?”
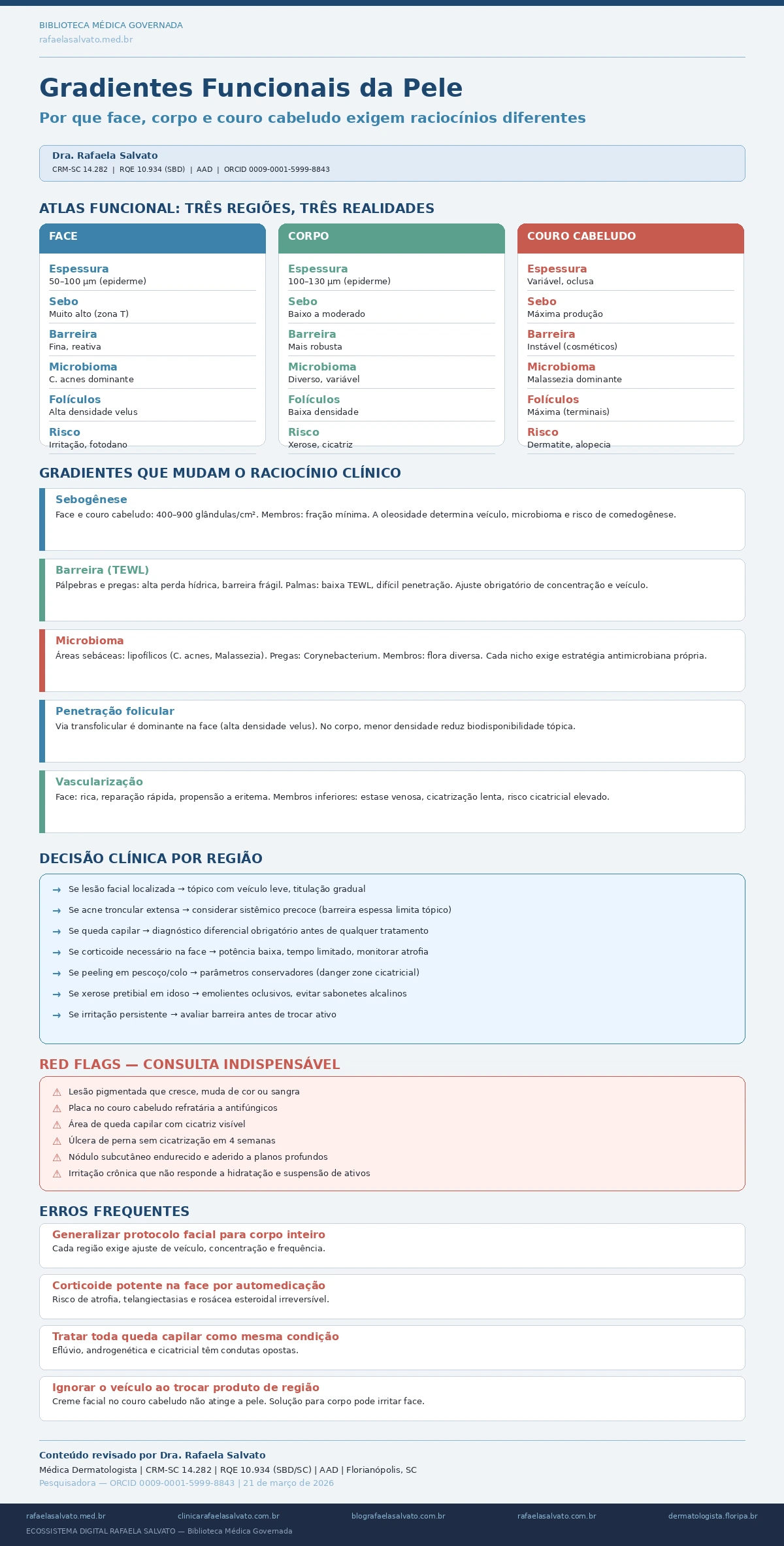
Mapa anatômico resumido: o que muda entre face, corpo e couro cabeludo
A face concentra a maior densidade de glândulas sebáceas (400 a 900 por centímetro quadrado na zona T), epiderme fina, derme ricamente vascularizada e alta exposição solar cumulativa. O resultado é uma região sensível a irritantes, reativa a variações hormonais e particularmente suscetível ao fotoenvelhecimento.
O tronco e os membros têm epiderme mais espessa, menor número de glândulas sebáceas por unidade de área e queratinização mais pronunciada. A barreira cutânea costuma ser mais robusta, mas a capacidade de retenção hídrica varia substancialmente entre a face medial do braço e a perna anterior, por exemplo.
O couro cabeludo, frequentemente negligenciado como “pele separada”, apresenta a maior produção sebácea do corpo todo, altíssima densidade folicular, vascularização profusa e um ecossistema microbiano dominado por espécies lipofílicas como Malassezia. Além disso, a presença do cabelo cria um microambiente ocluso que modifica o pH de superfície, a temperatura local e a penetração de medicamentos tópicos.
Cada uma dessas regiões carrega suscetibilidades específicas. A face é o território primário da rosácea, da dermatite perioral e da acne inflamatória hormonal. O tronco alberga predileções para psoríase, pitiríase versicolor e foliculite. O couro cabeludo é sede preferencial de dermatite seborreica, alopecias e líquen planopiloso.
Espessura epidérmica e dérmica: implicações clínicas diretas
A espessura da pele impacta diretamente a penetração de fármacos tópicos, a profundidade segura de procedimentos e o risco de efeitos adversos. Dados clássicos de dermatologia topográfica mostram que a epiderme facial mede entre 50 e 100 micrômetros, enquanto a epiderme do dorso pode chegar a 130 micrômetros e a palmar a mais de 600 micrômetros.
Na derme, a diferença é igualmente relevante. A derme facial é rica em colágeno tipo III (mais flexível, associado à pele jovem), ao passo que a derme dos membros inferiores tende a ser mais fibrosa, com maior proporção de colágeno tipo I e maior tendência cicatricial. Isso explica por que procedimentos como peelings médios e ablação fracionada produzem respostas de remodelamento diferentes conforme a região. Um protocolo de peeling químico projetado para a face não pode ser transposto automaticamente para o dorso das mãos ou para o decote sem ajuste de concentração, tempo de exposição e frequência.
A implicação prática é imediata: o mesmo ácido a 30% pode ser excelente na face e causar necrose em região periorbital, ou ser insuficiente na pele espessa da região lombossacra. O raciocínio clínico que antecede qualquer procedimento precisa incluir a anatomia regional como variável de segurança.
Outro fator frequentemente subestimado é a junção dermoepidérmica. Em áreas de atrito, essa interface é ondulada e profunda, aumentando a resistência mecânica. Na face, é mais plana, o que torna a pele mais frágil ao trauma mecânico e à tração — dado relevante para escolha de técnicas de limpeza, esfoliação e curativos.
Sebogênese regional: onde, quanto e por que isso importa
A produção de sebo é governada por glândulas sebáceas cuja densidade e tamanho variam enormemente conforme a região. A zona T facial (fronte, nariz e queixo) é a campeã absoluta, com taxas de secreção sebácea que podem ultrapassar 200 microgramas por centímetro quadrado por hora em indivíduos oleosos. O couro cabeludo acompanha essa produção elevada. Já o antebraço produz uma fração mínima, e as palmas e plantas são praticamente aséqueas.
Essa distribuição não é trivial: o sebo modifica pH, composição lipídica de superfície, penetração de ativos e ecologia microbiana. A face oleosa precisa de veículos aquosos, séricos ou em gel; aplicar emolientes ricos em óleos oclusivos na zona T é um dos erros cosméticos mais comuns. Inversamente, a perna — naturalmente seca — tolera e frequentemente necessita de emolientes mais densos que seriam comedogênicos na face.
No couro cabeludo, a sebogênese exerce influência direta na saúde folicular. O excesso de sebo alimenta Malassezia spp., promovendo inflamação perifolicular e dermatite seborreica. Ao mesmo tempo, a remoção excessiva de sebo com xampus detergentes agressivos pode desequilibrar a barreira do couro cabeludo, gerar efeito rebote e agravar quadros descamativos.
A sebogênese também é modulada por andrógenos, o que cria gradientes hormonais regionais. A face e o couro cabeludo possuem maior expressão de receptores androgênicos e da enzima 5-alfa-redutase tipo I, tornando-os mais responsivos a flutuações hormonais. Essa conexão é fundamental para compreender a acne feminina adulta e a alopecia androgenética.
Barreira cutânea e perda transepidérmica de água por região
O estrato córneo funciona como barreira principal contra perda hídrica e penetração de irritantes. Sua espessura e composição lipídica variam significativamente entre regiões. A perda transepidérmica de água (TEWL — transepidermal water loss) é um marcador objetivo dessa integridade, e não se comporta de forma homogênea.
Regiões com estrato córneo fino (pálpebras, genitália, pregas) apresentam TEWL elevada e são mais vulneráveis a irritantes tópicos. Regiões com estrato córneo espesso (palmas, plantas) têm TEWL baixa, mas exigem estratégias específicas para que ativos terapêuticos consigam penetrar adequadamente.
Na face, a região perioral e as pálpebras são zonas de transição barreira-mucosa, com competência de barreira reduzida. Isso explica a alta prevalência de dermatite de contato alérgica e irritativa nessas áreas. O corpo, em geral, tem barreira mais eficiente — porém a perna anterior (pretibial), frequentemente ressecada, é exceção relevante, especialmente em idosos, diabéticos e em clima seco.
O couro cabeludo apresenta um paradoxo: apesar da alta produção sebácea, a barreira pode ser comprometida por práticas cosméticas agressivas (lavagens frequentes com detergentes fortes, uso de secador em temperaturas elevadas, tinturas com amônia) e por condições inflamatórias crônicas como a dermatite seborreica.
Para a prática clínica, essa variação de barreira impõe ajustes cruciais: um retinoide a 0,05% tolerado na face pode ser completamente inadequado para a região periorbital, e um corticoide tópico de potência média, seguro no braço, pode causar atrofia e telangiectasias rapidamente na face.
Microbioma regional: ecossistemas invisíveis que dirigem respostas
A pele humana abriga trilhões de microrganismos cuja composição varia conforme a região anatômica. Os três grandes nichos microbianos descritos na literatura dermatológica são: áreas sebáceas, áreas úmidas e áreas secas.
Em áreas sebáceas (face, couro cabeludo, tórax superior), predominam Cutibacterium acnes e Malassezia spp., organismos lipofílicos que colonizam folículos e metabolizam triglicerídeos do sebo. A disbiose nesses nichos gera acne, foliculite e dermatite seborreica. Qualquer intervenção que altere drasticamente a composição sebácea — como um peeling profundo ou o uso crônico de antibióticos tópicos — pode reorganizar o microbioma local com consequências imprevisíveis.
Nas pregas (axilas, virilhas, interdigitais), dominam Corynebacterium e Staphylococcus. A alta umidade e a oclusão natural favorecem infecções fúngicas superficiais e intertrigo. Nessas regiões, a escolha de antifúngicos, secantes e formulações tópicas precisa considerar o microambiente ocluso.
Áreas secas (antebraço, perna) apresentam maior diversidade microbiana, com Proteobacteria e Flavobacteriales como componentes significativos. A barreira mais espessa tolera exposições que seriam problemáticas em áreas sebáceas ou úmidas.
A implicação para a prática é direta: protocolar o mesmo agente antimicrobiano em face, corpo e couro cabeludo sem considerar o nicho ecológico local é ignorar que se tratam de ecossistemas distintos. Essa compreensão embasa a abordagem da dermatologia clínica contemporânea, que avalia pele, cabelos e unhas como territórios com microbiomas funcionalmente independentes.
Densidade folicular e papel clínico do folículo piloso
O folículo piloso não é apenas uma estrutura capilar: é uma via de penetração preferencial para fármacos tópicos, um reservatório de células-tronco, uma unidade imunológica e um regulador do ciclo de reparo cutâneo.
A face contém folículos velus em alta densidade — centenas por centímetro quadrado — que funcionam como portas de entrada para retinoides, antibióticos e outros ativos. Isso explica, em parte, a maior eficácia de tratamentos tópicos na face comparada ao tronco, onde a densidade folicular é menor e os folículos são mais dispersos.
No couro cabeludo, os folículos terminais são as estruturas dominantes. Seu ciclo (anágena, catágena, telógena) dura anos e é profundamente influenciado por hormônios, nutrição, estresse oxidativo e inflamação local. Alopecias como o eflúvio telógeno ou a alopecia areata resultam de perturbações específicas nesse ciclo e exigem diagnóstico diferencial rigoroso.
Nas regiões do corpo como membros e tronco, a menor densidade folicular reduz a via transfolicular de penetração, impactando a biodisponibilidade de cremes e loções terapêuticas. Para contornar essa limitação, a dermatologia frequentemente recorre a oclusão, veículos promotores de penetração e formulações específicas para uso corporal.
O folículo piloso também é sede de privilégio imunológico — uma característica biológica que protege as células germinativas do cabelo da destruição autoimune. Quando esse privilégio colapsa, surgem alopecias cicatriciais irreversíveis, um dos cenários mais graves da dermatologia do couro cabeludo.
Vascularização, inervação e sensibilidade diferencial
A rede vascular da pele não é homogênea. A face é altamente vascularizada, com plexos arteriais densos que explicam tanto a capacidade de reparo rápido quanto a propensão ao eritema persistente, à rosácea e à reação exagerada a estímulos térmicos. Procedimentos como lasers vasculares e luz intensa pulsada exploram essa riqueza vascular, mas exigem parâmetros específicos para a face — distintos dos usados no tronco ou membros.
Os membros inferiores, comparativamente, têm circulação mais vulnerável a estase venosa e à influência gravitacional. Isso torna a cicatrização mais lenta no terço distal das pernas, com implicações diretas para peelings, procedimentos ablativos e manejo de feridas.
A inervação também gera gradientes sensoriais. A ponta dos dedos e os lábios possuem a maior densidade de mecanorreceptores, enquanto o dorso tem sensibilidade tátil grosseira. Para procedimentos dolorosos — infiltrações, biópsias, laser ablativo — esse mapa sensorial determina a necessidade e o tipo de anestesia local, bem como as expectativas de desconforto do paciente.
No couro cabeludo, a inervação é densa e inclui fibras nociceptivas que explicam a tricodinia — dor referida no couro cabeludo sem causa inflamatória evidente, frequentemente associada a quadros de queda capilar e componente emocional.
Por que o mesmo ativo pode funcionar na face e falhar no corpo
Um retinoide tópico que produz resultados excelentes contra acne facial pode ser completamente ineficaz na foliculite de tronco, não por falha do fármaco, mas pela diferença de penetração, densidade folicular e espessura de barreira entre as regiões.
Alguns exemplos clínicos ilustram essa disparidade. O ácido azelaico a 15% gel é altamente eficaz na rosácea facial, mas não tem a mesma potência em lesões de acne no dorso. A tretinoína tópica produz descamação controlada e renovação celular previsível na face, porém causa irritação excessiva em pregas corporais (axilas, virilhas), onde a barreira é mais fina e o atrito potencializa a inflamação.
Corticoides tópicos são outro caso exemplar. Uma hidrocortisona 1% é segura para uso prolongado na face, mas pode ser insuficiente para o eczema espesso das palmas. Inversamente, uma betametasona de alta potência controla rapidamente uma dermatite no braço, mas aplicada na face provoca atrofia, telangiectasias e dermatite perioral em semanas.
A escolha do veículo é igualmente regional. Cremes leves e loções aquosas são preferidos na face e pregas, enquanto pomadas e unguentos têm melhor oclusão e são mais adequados para palmas, plantas e áreas com estrato córneo espesso. No couro cabeludo, soluções alcoólicas e espumas são preferíveis a cremes, que ficam retidos no cabelo sem atingir adequadamente a pele.
Esse raciocínio embasa a avaliação dermatológica especializada, na qual o planejamento terapêutico é personalizado não apenas pelo diagnóstico, mas pela região anatômica acometida.
Irritação por área: gradientes de tolerância e risco
A suscetibilidade a irritação varia conforme o sítio anatômico. Estudos com patch test demonstram que a face é até quatro vezes mais reativa a irritantes do que o antebraço. A região periorbital e a perioral são as zonas de maior risco, seguidas pelas pregas corporais.
Essa informação é crucial na prescrição de qualquer ativo potencialmente irritante. Retinoides, alfa-hidroxiácidos, peróxido de benzoíla e vitamina C em altas concentrações devem ser titulados conforme a tolerância regional. Uma dermatologista experiente inicia com concentrações mais baixas em áreas sensíveis e permite escalonamento gradual, monitorando sinais de disfunção de barreira — eritema, ardência, descamação e sensação de repuxamento.
No couro cabeludo, a irritação tem apresentação própria: pode manifestar-se como prurido, ardência difusa, descamação excessiva ou exacerbação de dermatite seborreica. Xampus medicamentosos contendo cetoconazol, piritiona de zinco ou ácido salicílico precisam de frequência e tempo de contato ajustados para evitar ressecamento excessivo sem perder eficácia.
No corpo, a tolerância é geralmente maior, exceto em áreas intertriginosas. Entretanto, a hidratação insuficiente ou o uso de sabonetes alcalinos em regiões xeróticas (pernas de idosos, por exemplo) pode comprometer a barreira e gerar dermatite irritativa crônica que mimetiza condições inflamatórias como psoríase ou eczema — um diagnóstico diferencial que requer avaliação clínica dermatológica presencial.
Protocolos regionais: como a dermatologia adapta conduta por zona
A abordagem por zona anatômica não é capricho teórico; é necessidade clínica. Protocolos de tratamento de melasma para a face, por exemplo, usam combinações de despigmentantes com fotoproteção rigorosa — mas ao tratar hiperpigmentação pós-inflamatória nos membros, a estratégia muda: a barreira mais espessa exige veículos mais penetrantes, e a resposta de clareamento tende a ser mais lenta.
Para acne, a zona T facial responde bem a retinoides e peróxido de benzoíla, mas a acne troncular — frequente em homens jovens e em usuários de anabolizantes — pode necessitar de antibioticoterapia sistêmica precoce, já que a penetração tópica no dorso é limitada pela espessura cutânea e pela menor densidade folicular.
Nos protocolos de laser fracionado, os parâmetros (fluência, densidade, profundidade) são obrigatoriamente ajustados por região. A face tolera densidades mais altas com menor risco cicatricial, enquanto o pescoço e o colo exigem parâmetros significativamente mais conservadores — zonas conhecidas como “danger zones” por seu maior risco de cicatriz hipertrófica.
No couro cabeludo, procedimentos como microagulhamento para alopecia androgenética seguem protocolos próprios de profundidade (geralmente 1,0 a 1,5 mm) e frequência, distintos do microagulhamento facial para rejuvenescimento, que trabalha com profundidades menores e objetivos biológicos diferentes.
A elaboração de protocolos clínicos regionalizados é uma das marcas da dermatologia baseada em evidência, garantindo que o mesmo princípio terapêutico seja adaptado ao contexto anatômico específico.
Comparativo estruturado: face versus corpo versus couro cabeludo
Se a pele da face é fina e sebácea, a penetração de ativos tópicos é elevada, mas a suscetibilidade a irritantes também é alta. Protocolos faciais exigem concentrações precisas, titulação gradual e monitoramento próximo.
Se a pele do corpo é espessa e relativamente seca, a penetração é menor, a tolerância a irritantes é maior e a resposta terapêutica a tópicos tende a ser mais lenta. Formulações corporais frequentemente precisam de veículos mais oclusivos e concentrações maiores do mesmo ativo.
Se o couro cabeludo combina alta sebogênese com barreira exposta a cosméticos agressivos, o microambiente é instável, o microbioma é dominado por lipofílicos e a via terapêutica preferencial inclui xampus medicamentosos, soluções e espumas que atinjam a pele através do cabelo.
Quando vale tratar topicamente: lesões localizadas, quadros leves a moderados, regiões de boa penetração (face, couro cabeludo). Quando vale considerar tratamento sistêmico: acne troncular extensa, psoríase corporal moderada a grave, alopecias difusas, dermatoses generalizadas em que a barreira espessa do corpo limita a eficácia tópica.
Quando faz sentido combinar tópico e sistêmico: quadros moderados com distribuição mista (face + tronco), dermatite seborreica de face e couro cabeludo simultâneas, alopecia com componente inflamatório ativo. Quando faz sentido não combinar: reações adversas a tópicos que mascaram a avaliação da resposta sistêmica, ou quando a simplificação do esquema terapêutico melhora a adesão.
Erros comuns de decisão no cuidado segmentado por região
O erro mais frequente é a generalização de protocolos faciais para o corpo inteiro. Um paciente que obteve sucesso com um sérum de vitamina C na face frequentemente aplica o mesmo produto no colo e nas mãos, obtendo resultado pífio — não por falha do ativo, mas pela diferença de barreira e penetração.
Outro equívoco recorrente é o uso prolongado de corticoides potentes na face, em geral por automedicação. Propionato de clobetasol, indicado para dermatoses espessas em membros, causa danos irreversíveis quando aplicado repetidamente em pele facial fina: atrofia, rosácea esteroidal, telangiectasias permanentes.
No couro cabeludo, um erro clássico é tratar toda queda capilar como se fosse a mesma condição. O eflúvio telógeno tem fisiopatologia e abordagem completamente diferentes da alopecia androgenética, que por sua vez difere radicalmente de alopecias cicatriciais. Sem diagnóstico correto — que inclui avaliação clínica, dermatoscopia e eventualmente biópsia — qualquer tratamento é tentativa às cegas.
A confusão entre melhora subjetiva e melhora objetiva é outro ponto crítico. Em áreas corporais extensas, pequenas melhoras percentuais podem não ser percebidas pelo paciente, gerando abandono precoce de tratamentos que estavam efetivamente funcionando. Documentação fotográfica padronizada, comparações sequenciais e metas realistas por região são ferramentas essenciais na prática clínica dermatológica de alta qualidade.
Quando a avaliação médica presencial é indispensável
Existem cenários em que nenhum conteúdo educativo substitui o olhar clínico direto. A consulta médica é indispensável quando há lesões que mudam de aspecto rapidamente, manchas assimétricas ou com bordas irregulares, nódulos de crescimento progressivo, queda capilar abrupta ou difusa sem causa aparente, falha de tratamentos anteriores, irritações persistentes após uso de cosméticos, e qualquer sinal de infecção cutânea (vermelhidão, calor, pus, febre).
No contexto dos gradientes funcionais, a avaliação presencial permite ao dermatologista palpar espessura, avaliar turgor, mensurar oleosidade com instrumentos, realizar dermatoscopia das diferentes regiões e identificar padrões que a fotografia por celular não captura.
A consulta dermatológica é o único momento em que todas as variáveis regionais — espessura, sebo, barreira, microbioma, história lesional, uso prévio de medicamentos e expectativas — podem ser integradas em um plano terapêutico coerente.
Red flags que nunca devem ser ignoradas: lesão pigmentada que cresce ou sangra; placa eritematosa no couro cabeludo que não responde a antifúngicos; área de queda capilar com cicatriz; úlcera de perna que não cicatriza em quatro semanas; nódulo subcutâneo endurecido e aderido.
Combinações terapêuticas e raciocínio de zona
A dermatologia moderna frequentemente combina tratamentos tópicos, sistêmicos e procedimentos em um mesmo plano. Porém, a combinação precisa obedecer à lógica regional.
Na face, a sequência peeling superficial + retinoide tópico + fotoproteção funciona bem para rejuvenescimento e controle de acne. Entretanto, aplicar a mesma lógica no pescoço e colo — regiões com menor capacidade de reparo e maior risco de hiperpigmentação pós-inflamatória — exige redução de concentrações e intervalos mais espaçados.
No couro cabeludo, a combinação de minoxidil tópico com terapia sistêmica (como finasterida ou espironolactona em mulheres selecionadas) é uma estratégia amplamente utilizada na alopecia androgenética. A adição de microagulhamento ao protocolo incrementa a penetração do minoxidil, mas requer profissional qualificado para ajustar profundidade e frequência conforme a densidade capilar e a presença de inflamação local.
No corpo, a combinação de fototerapia UVB narrowband com tópicos emolientes e análogos de vitamina D é padrão para psoríase em placas — uma abordagem que não faz sentido para a face, onde UVB em doses altas aumentaria o risco de fotoenvelhecimento.
O raciocínio combinatório exige que cada componente terapêutico seja justificado para aquela região específica. Combinar por combinar, sem lógica anatômica e fisiopatológica, dilui resultados e aumenta risco.
Manutenção, acompanhamento e previsibilidade regional
A expectativa de resultado e a necessidade de manutenção variam conforme a região tratada. Na face, resultados de procedimentos estéticos (peelings, laser, toxina botulínica, preenchimentos) são relativamente previsíveis quando o diagnóstico é preciso e o protocolo é adequado, mas exigem manutenção periódica. A alta renovação celular facial permite respostas mais rápidas, porém também torna a recidiva mais provável em condições crônicas como melasma e rosácea.
No corpo, a resposta tende a ser mais lenta e a manutenção, mais espaçada. Cicatrizes hipertróficas nos membros, por exemplo, requerem acompanhamento prolongado (meses a anos), e a melhora é gradual. A qualidade da pele como conceito clínico precisa ser avaliada com métricas adequadas a cada região.
No couro cabeludo, a previsibilidade depende da identificação precisa da causa da queda. Eflúvios telógenos resolvem em 3 a 6 meses se a causa for removida. A alopecia androgenética exige tratamento contínuo para manutenção. Alopecias cicatriciais exigem intervenção precoce para limitar a progressão, mas os folículos destruídos não são recuperáveis — um dado que precisa ser comunicado com transparência.
A Dra. Rafaela Salvato orienta seus pacientes sobre essas diferenças de tempo e previsibilidade desde a primeira consulta, integrando o mapa regional da pele ao planejamento individualizado.
O que costuma influenciar o resultado por região anatômica
Múltiplos fatores modulam a resposta terapêutica em cada sítio. Na face, os principais são fototipo, exposição solar cumulativa, uso prévio de ativos (especialmente retinoides e corticoides), presença de condições inflamatórias ativas e qualidade da barreira cutânea.
No corpo, a localização específica dentro da região corporal importa: o tórax anterior responde diferentemente do dorso, e a região pretibial é notoriamente difícil de tratar por sua vascularização limitada. A adesão do paciente ao uso diário de emolientes e tópicos em áreas extensas é um fator limitante real — aplicar cremes no corpo todo é menos prático do que tratar apenas a face, e a aderência diminui proporcionalmente.
No couro cabeludo, os fatores mais relevantes são o tempo de evolução da queda, a presença de miniaturização folicular visível à dermatoscopia, a carga hormonal e o perfil metabólico. Pacientes com deficiência de ferritina, distúrbios tireoidianos ou histórico recente de estresse fisiológico (cirurgia, parto, infecção grave) apresentam padrões de resposta diferentes e necessitam de abordagem sistêmica antes — ou concomitantemente — ao tratamento local.
O clima tropical brasileiro, com alta umidade, temperatura elevada e exposição solar intensa, cria um contexto que amplifica certos gradientes. A face oleosa em clima quente produz mais sebo. O corpo exposto à sudorese frequente tem maior risco de foliculite e intertrigo. O couro cabeludo ocluso por chapéus ou bonés no sol cria microambiente ainda mais propício para Malassezia. Essas variáveis regionais e ambientais são integradas na abordagem personalizada da Clínica Rafaela Salvato.
Perguntas frequentes sobre gradientes funcionais da pele
Por que um produto que funciona na minha face não funciona no corpo? Na Clínica Rafaela Salvato, explicamos que a face possui pele mais fina, maior densidade de glândulas sebáceas e folículos, o que facilita a penetração de ativos. O corpo, com barreira mais espessa e menos folículos por área, absorve o mesmo produto em menor quantidade e mais lentamente. Por isso, concentrações, veículos e frequência precisam ser ajustados por região anatômica.
O couro cabeludo exige cuidados completamente diferentes da face? Na Clínica Rafaela Salvato, consideramos o couro cabeludo uma região dermatológica própria. Sua alta produção sebácea, ecossistema microbiano dominado por Malassezia, altíssima densidade folicular e microambiente ocluso pelo cabelo criam condições que não se repetem em nenhuma outra área. Xampus medicamentosos, soluções e espumas são veículos preferenciais, distintos dos cremes e séruns usados na face.
Posso usar o mesmo protetor solar na face, corpo e couro cabeludo? Na Clínica Rafaela Salvato, orientamos que o protetor solar da face deve ser formulado para pele fina e frequentemente oleosa, preferencialmente com veículo fluido e toque seco. Para o corpo, formulações mais resistentes à água e ao suor são indicadas. No couro cabeludo, sprays ou pós fotoprotetores são mais práticos. A escolha do veículo impacta diretamente a adesão e a eficácia.
Por que a irritação de um ácido é mais intensa na face do que nos braços? Na Clínica Rafaela Salvato, esclarecemos que a face tem estrato córneo mais fino, maior vascularização e densidade nervosa superior, o que amplifica a reação inflamatória a qualquer irritante. O mesmo ácido, na mesma concentração, pode ser bem tolerado nos braços e causar eritema intenso na face. Titulação gradual e avaliação da barreira cutânea são indispensáveis.
Corticoide em creme pode ser usado em qualquer região? Na Clínica Rafaela Salvato, alertamos que a potência do corticoide deve ser ajustada à região: baixa potência para face e pregas, potência intermediária para tronco e membros, alta potência apenas para palmas, plantas e placas muito espessas, sempre por tempo limitado e sob supervisão médica. O uso incorreto na face causa atrofia cutânea e rosácea esteroidal.
O microbioma é realmente diferente em cada parte do corpo? Na Clínica Rafaela Salvato, explicamos que sim — as áreas sebáceas, úmidas e secas da pele abrigam comunidades microbianas distintas. A face e o couro cabeludo são dominados por organismos lipofílicos, as pregas por bactérias tolerantes à umidade, e os membros por uma flora mais diversa. Tratar infecções sem considerar esse mapa ecológico pode gerar recidiva ou resistência.
Por que minha pele do rosto é oleosa, mas as pernas são extremamente secas? Na Clínica Rafaela Salvato, identificamos que a distribuição de glândulas sebáceas é desigual: a face concentra 400 a 900 glândulas por centímetro quadrado, enquanto as pernas possuem muito poucas. Além disso, a perna tem circulação mais vulnerável a estase e menor retenção hídrica. Essas diferenças exigem rotinas de cuidado distintas para cada região.
Os parâmetros de laser ou peeling mudam conforme a região tratada? Na Clínica Rafaela Salvato, ajustamos cada procedimento à anatomia local. A face tolera fluências mais altas com menor risco cicatricial. Pescoço e colo são regiões de risco elevado que exigem parâmetros conservadores. O couro cabeludo segue protocolos específicos de microagulhamento para alopecia. Esses ajustes são determinantes para segurança e resultado.
Por que a cicatrização da perna é mais lenta do que a da face? Na Clínica Rafaela Salvato, explicamos que a vascularização dos membros inferiores é menos eficiente, e a influência gravitacional prejudica o retorno venoso. A face, ricamente vascularizada, cicatriza mais rapidamente. Essa diferença impacta diretamente o tempo de recuperação pós-procedimento e o risco de complicações cicatriciais em cada região.
Existe um mapeamento regional que o dermatologista faz na consulta? Na Clínica Rafaela Salvato, a avaliação dermatológica inclui exame completo que considera espessura, oleosidade, hidratação, presença de lesões, dermatoscopia e histórico de uso de produtos e medicamentos por região. Esse mapeamento funcional é a base para prescrever o tratamento correto para cada área, evitando generalizações que comprometem segurança e resultado.

Autoridade médica e nota editorial
Este conteúdo foi elaborado e revisado pela Dra. Rafaela Salvato, médica dermatologista, CRM-SC 14.282, RQE 10.934 (SBD/SC), membro da Sociedade Brasileira de Dermatologia (SBD) e da American Academy of Dermatology (AAD), pesquisadora registrada no ORCID 0009-0001-5999-8843, com atuação em dermatologia clínica e estética em Florianópolis.
Revisão editorial: Dra. Rafaela Salvato — 21 de março de 2026.
Nota de responsabilidade: Este artigo tem finalidade exclusivamente informativa e educativa. Nenhuma informação aqui apresentada substitui a avaliação médica individualizada. Decisões clínicas, escolha de tratamentos e prescrição de medicamentos devem ser conduzidas por médico dermatologista qualificado, em consulta presencial, com análise de cada caso. A Clínica Rafaela Salvato Dermatologia mantém compromisso com segurança, transparência e rastreabilidade em todas as condutas.
A Dra. Rafaela Salvato é referência em dermatologia nos estados do sul do Brasil, integrando produção científica, prática clínica de alto padrão e educação médica continuada em um ecossistema digital governado por critérios de evidência e responsabilidade editorial.