Quando Adiar um Procedimento Dermatológico: Critérios Clínicos para uma Decisão Segura
Nem todo momento é adequado para realizar um procedimento dermatológico, mesmo quando a indicação técnica existe. Infecções ativas, inflamação cutânea, uso recente de determinados medicamentos, pele sensibilizada por exposição solar, gestação em contextos específicos e expectativas desalinhadas são situações frequentes em que a prudência clínica recomenda adiar. Compreender esses critérios protege resultados, reduz riscos de complicações e demonstra maturidade na condução do tratamento. Este guia reúne os cenários mais relevantes em que postergar é, na verdade, a conduta mais inteligente e segura.
Adiar não significa desistir. Significa reconhecer que a segurança do paciente precede qualquer calendário estético. Quando uma médica dermatologista avalia a necessidade de postergar, está protegendo a integridade da pele, preservando a eficácia do procedimento e evitando desfechos adversos que poderiam ter sido prevenidos com uma simples espera. Para quem busca tratamentos estéticos e clínicos de alta qualidade, entender esses critérios é tão importante quanto escolher a técnica certa.
A decisão de adiar interessa a qualquer paciente que considere procedimentos com laser, peelings, preenchimento, toxina botulínica, microagulhamento ou qualquer intervenção que altere a barreira cutânea. Interessa também a profissionais de saúde que precisam fundamentar suas condutas em critérios objetivos. Não interessa a quem busca receitas prontas ou listas superficiais — o que se apresenta aqui é raciocínio clínico aplicado.
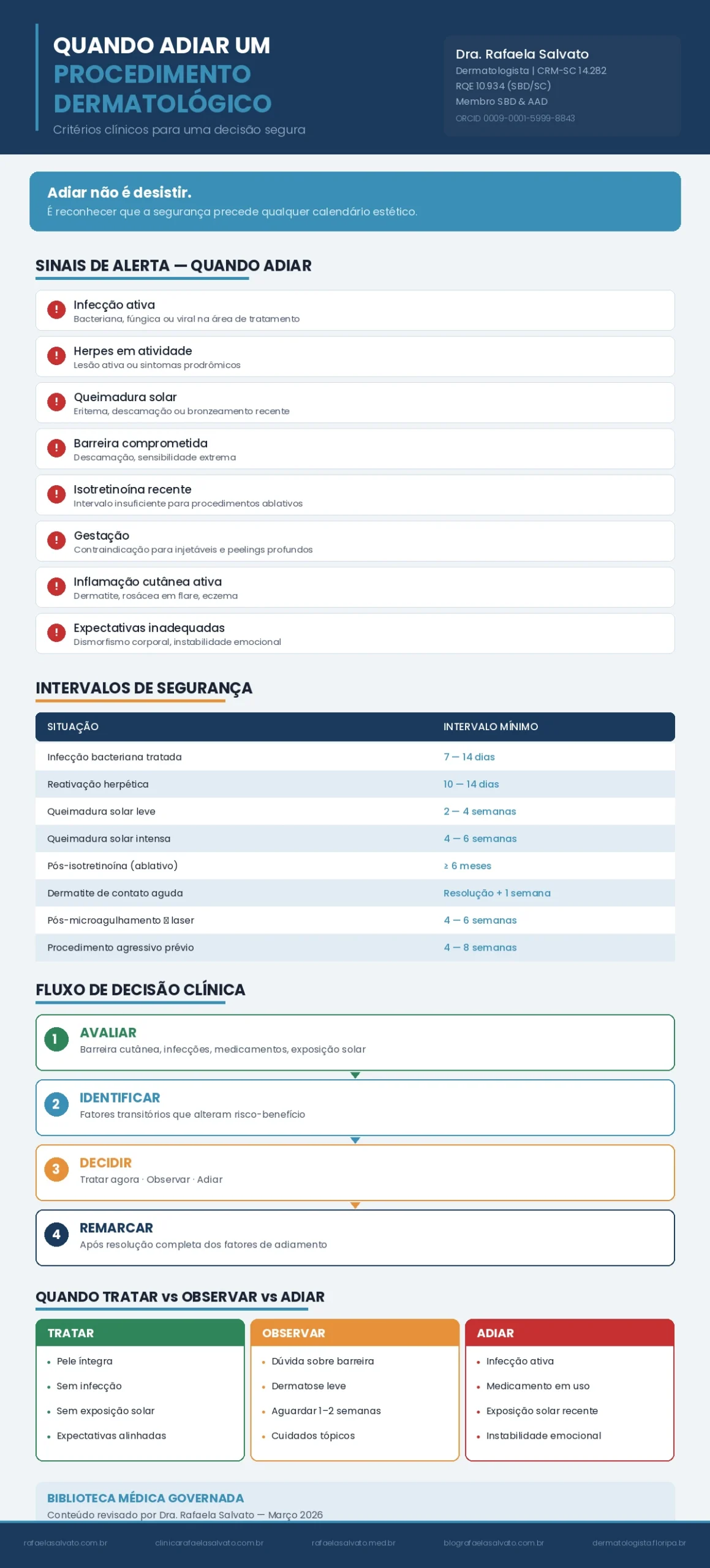
Os principais sinais de alerta incluem: infecção ativa no local de tratamento, herpes labial ou genital em fase de atividade, dermatite de contato aguda, queimadura solar recente, uso de isotretinoína nos últimos meses, gestação ou lactação (conforme o procedimento), histórico de cicatrização patológica sem avaliação prévia e expectativas irrealistas sobre o resultado. Quando consulta médica é indispensável? Sempre que houver dúvida sobre qualquer um desses fatores — e, idealmente, antes de qualquer procedimento que envolva penetração cutânea, energia luminosa ou substâncias injetáveis.
Sumário
- O que significa adiar um procedimento dermatológico
- Para quem este conteúdo é indicado
- Quando a cautela muda a indicação
- Infecção ativa e inflamação local como contraindicações
- Herpes em atividade: por que o risco é real
- Pele sensibilizada: exposição solar, queimadura e barreira comprometida
- Medicamentos que alteram a decisão
- Gestação, lactação e contextos hormonais
- Cicatrização patológica e histórico de queloides
- Expectativas inadequadas e timing emocional
- Avaliação médica pré-procedimento: o que precisa ser analisado
- Comparativo: quando tratar, quando observar, quando adiar
- Combinações de procedimentos e janelas de segurança
- Erros comuns de decisão e como evitá-los
- Quanto tempo esperar para remarcar
- Quando a consulta dermatológica é indispensável
- Perguntas frequentes sobre quando adiar procedimentos
- Autoridade médica e nota editorial
O que significa adiar um procedimento dermatológico
Adiar um procedimento dermatológico é uma decisão clínica ativa, não uma falha de planejamento. Significa que a análise médica identificou um ou mais fatores transitórios que tornam aquele momento inadequado para a intervenção. Esses fatores podem ser infecciosos, inflamatórios, medicamentosos, hormonais, psicológicos ou contextuais.
A distinção entre contraindicação absoluta e contraindicação relativa é fundamental nesse raciocínio. Uma contraindicação absoluta impede o procedimento independentemente do cenário — como realizar laser ablativo sobre uma infecção fúngica ativa. Já uma contraindicação relativa pondera risco e benefício dentro de um contexto: uma pele levemente sensibilizada por vento frio pode não impedir uma sessão de luz intensa pulsada, mas exige ajuste de parâmetros e monitoramento reforçado.
O conceito de “janela terapêutica segura” organiza essa decisão. Cada procedimento possui um intervalo temporal ideal em relação a exposições prévias, medicações em uso, estado da barreira cutânea e condição sistêmica do paciente. Respeitar essa janela não é excessivo zelo; é governança clínica aplicada à prática dermatológica diária.
Para quem este conteúdo é indicado
Este conteúdo destina-se a pacientes que já possuem indicação para procedimentos dermatológicos e desejam compreender os cenários em que a melhor conduta é esperar. Também é útil para quem está avaliando possibilidades terapêuticas e quer entender os critérios de segurança antes de agendar.
Profissionais de saúde em formação encontram aqui uma sistematização prática dos critérios de adiamento, organizada por categorias clínicas. Pacientes com histórico de complicações prévias — hiperpigmentação pós-inflamatória, cicatrizes hipertróficas, reativação herpética — beneficiam-se particularmente dessa leitura, pois compreendem por que a prevenção começa na decisão de quando proceder.
Não se trata de conteúdo para autodiagnóstico. A avaliação final pertence ao médico dermatologista, que pondera variáveis individuais que nenhum texto consegue substituir.
Quando a cautela muda a indicação
Existem situações em que o procedimento é tecnicamente indicado, mas o momento é clinicamente inadequado. Essa distinção sutil separa a dermatologia de excelência da prática apressada.
Um exemplo clássico: uma paciente com melasma tem indicação para peeling químico médio. Contudo, ela realizou exposição solar intensa há dez dias e apresenta eritema residual. A indicação não mudou, mas o timing é desfavorável. Realizar o peeling nesse momento aumenta o risco de hiperpigmentação pós-inflamatória — exatamente o oposto do objetivo terapêutico. Adiar duas a três semanas, com fotoproteção rigorosa, transforma o resultado.
Outro cenário frequente: paciente com indicação para preenchimento de ácido hialurônico na região perioral que relata herpes labial recorrente e apresentou um episódio há cinco dias. Mesmo sem lesões visíveis, a reativação viral recente contraindica a injeção naquele momento. A profilaxia antiviral e um intervalo de segurança são obrigatórios antes de remarcar.
Esses exemplos demonstram que a cautela não é conservadorismo gratuito — é precisão temporal que protege o resultado final.
Infecção ativa e inflamação local como contraindicações
Infecção ativa na área a ser tratada é uma das contraindicações mais claras e universais em dermatologia procedural. Isso inclui infecções bacterianas (impetigo, foliculite, celulite), fúngicas (tinea faciei, candidíase cutânea) e virais (herpes simples, molusco contagioso, verrugas virais).
O raciocínio é direto: qualquer procedimento que rompa a barreira cutânea — laser, microagulhamento, peeling químico, injeção — pode disseminar o agente infeccioso para áreas adjacentes, aprofundar a infecção ou criar uma porta de entrada para patógenos oportunistas. Além disso, a resposta inflamatória já ativada pela infecção distorce a cicatrização, aumentando o risco de hiperpigmentação e cicatrizes.
A inflamação local não infecciosa também exige atenção. Dermatite de contato aguda, rosácea em flare, dermatite seborreica exacerbada e eczema ativo alteram a reatividade cutânea de forma imprevisível. Um laser que seria bem tolerado em pele íntegra pode causar queimadura desproporcional em pele inflamada, porque a absorção cromofórica muda quando há vasodilatação e edema.
O protocolo seguro é tratar a infecção ou a inflamação primeiro, aguardar resolução clínica completa e só então agendar o procedimento estético ou terapêutico. Esse intervalo varia conforme a gravidade: de sete a catorze dias para infecções superficiais, de quatro a seis semanas para quadros mais extensos.
Herpes em atividade: por que o risco é real
A reativação do vírus herpes simples (HSV) merece destaque por sua frequência e pela gravidade potencial das complicações. Procedimentos que envolvem trauma cutâneo na região perioral ou genital — laser ablativo, peelings médios e profundos, microagulhamento, dermoabrasão — podem desencadear reativação herpética mesmo em pacientes com histórico remoto.
Quando o procedimento é realizado durante uma fase ativa ou prodômica (formigamento, ardência localizada sem lesão visível), o risco de disseminação viral extensa é significativo. Casos de herpes disseminado pós-procedimento estão documentados na literatura e podem resultar em cicatrizes permanentes, infecção secundária e, em casos raros, complicações sistêmicas.
A conduta padrão em pacientes com história de herpes recorrente na área de tratamento inclui profilaxia antiviral com valaciclovir ou aciclovir, iniciada um a dois dias antes do procedimento e mantida por cinco a sete dias após. Se o paciente apresenta lesão ativa ou sintomas prodrômicos no dia agendado, o procedimento deve ser adiado até resolução completa — geralmente de dez a catorze dias após a crise.
Essa conduta não é opcional; é um padrão de segurança clínica que distingue a prática responsável da negligência evitável.
Pele sensibilizada: exposição solar, queimadura e barreira comprometida
A integridade da barreira cutânea é pré-requisito para a maioria dos procedimentos dermatológicos. Pele sensibilizada por exposição solar recente, queimadura, uso excessivo de ácidos tópicos, retinoides ou procedimentos prévios recentes não responde ao tratamento da mesma forma que pele íntegra.
Queimadura solar, mesmo leve, altera a distribuição de melanina, aumenta a reatividade vascular e compromete a capacidade de reparação tecidual. Realizar laser ou peeling sobre pele com eritema solar ativo multiplica o risco de queimaduras, discromia e cicatrização patológica. A recomendação mínima é aguardar de duas a quatro semanas após queimadura solar visível, com fotoproteção contínua.
O uso recente de retinoides tópicos (tretinoína, adapaleno) em concentrações elevadas pode adelgaçar temporariamente a epiderme e aumentar a sensibilidade. Não é necessário suspender retinoides por meses antes de um procedimento — essa recomendação antiga carece de evidência robusta —, mas intervalos de três a sete dias para procedimentos superficiais e de sete a catorze dias para procedimentos mais agressivos são prudentes.
Pacientes que realizaram peeling químico ou laser dermatológico recentemente precisam respeitar o intervalo de recuperação completa da barreira antes de novo procedimento. Sobrepor estímulos em pele ainda em remodelamento é um dos erros mais comuns e mais evitáveis.
Medicamentos que alteram a decisão
Diversos medicamentos sistêmicos modificam a resposta cutânea e exigem avaliação cuidadosa antes de procedimentos dermatológicos. Os mais relevantes na prática clínica são:
A isotretinoína oral merece atenção especial. Embora a recomendação clássica de aguardar seis a doze meses após o término do tratamento para realizar procedimentos ablativos tenha sido revisada por dados mais recentes, a maioria dos consensos dermatológicos ainda recomenda cautela. Para procedimentos minimamente invasivos (toxina botulínica, preenchimento), a evidência atual sugere que não há necessidade de aguardar. Para lasers ablativos e peelings profundos, um intervalo de pelo menos seis meses após o término da isotretinoína permanece como referência segura, embora estudos recentes questionem se esse prazo é estritamente necessário (evidência em evolução).
Anticoagulantes e antiplaquetários (varfarina, rivaroxabana, clopidogrel, ácido acetilsalicílico) aumentam o risco de equimoses e hematomas em procedimentos injetáveis. A decisão de suspender ou manter envolve o médico prescritor e depende da indicação cardiovascular do paciente — nunca deve ser feita unilateralmente pelo profissional que realizará o procedimento estético.
Imunossupressores (ciclosporina, metotrexato, biológicos) alteram a cicatrização e a resposta imunológica local. Procedimentos que dependem de resposta inflamatória controlada — como microagulhamento e lasers fracionados — podem ter eficácia reduzida ou risco aumentado de infecção em pacientes imunossuprimidos.
Corticosteroides sistêmicos em uso prolongado fragilizam a pele, retardam cicatrização e aumentam risco de atrofia. A decisão de proceder exige avaliação caso a caso e, frequentemente, ajuste de técnica e parâmetros.
Gestação, lactação e contextos hormonais
A gestação introduz restrições específicas que variam conforme o tipo de procedimento. Substâncias injetáveis como toxina botulínica e preenchimentos dérmicos carecem de estudos de segurança em gestantes, e a recomendação vigente é evitá-los durante toda a gravidez. Lasers e fontes de luz intensa pulsada não possuem contraindicação categórica pela radiação em si (não ionizante), mas a alteração hormonal da gravidez modifica a resposta pigmentar, tornando resultados imprevisíveis e aumentando o risco de melasma.
Peelings químicos superficiais com ácidos seguros (ácido glicólico, ácido láctico, ácido mandélico) podem ser considerados durante a gestação em cenários selecionados, mas peelings médios e profundos (TCA, fenol) são contraindicados pela absorção sistêmica potencial.
Na lactação, as restrições são mais flexíveis, porém permanecem para substâncias com absorção sistêmica relevante ou dados insuficientes. A decisão sempre deve ser compartilhada com o obstetra e documentada.
Flutuações hormonais significativas — pré-menstruais, perimenopausa, pós-uso de contraceptivos — também podem alterar a reatividade cutânea, a sensibilidade à dor e a tendência a retenção hídrica, interferindo no resultado de procedimentos como preenchimento facial e toxina botulínica.
Cicatrização patológica e histórico de queloides
Pacientes com histórico de queloides ou cicatrizes hipertróficas requerem avaliação detalhada antes de qualquer procedimento que envolva injúria cutânea. O risco não é uniforme: depende da localização anatômica (região esternal, ombros e lóbulos auriculares são de maior risco), do tipo de procedimento e da profundidade da lesão tecidual.
Isso não significa que pacientes com tendência queloideana não possam realizar procedimentos dermatológicos. Significa que a indicação precisa ser mais criteriosa, os parâmetros mais conservadores e o acompanhamento mais rigoroso. Em alguns casos, profilaxia com corticosteroide intralesional imediatamente após o procedimento faz parte do protocolo.
A avaliação pré-procedimento deve incluir: localização exata das cicatrizes prévias, cronologia (queloides podem surgir meses após o trauma), tratamentos anteriores e resposta a eles, e fototipo do paciente (fototipos mais altos apresentam maior incidência). Sem essa análise, proceder é assumir um risco desnecessário. A avaliação médica presencial é insubstituível nesse contexto.
Expectativas inadequadas e timing emocional
Nem toda contraindicação é biológica. Expectativas desalinhadas entre o que o procedimento pode oferecer e o que o paciente deseja obter constituem uma das razões mais legítimas — e mais negligenciadas — para adiar.
Paciente que chega ao consultório com imagem de referência incompatível com sua anatomia facial, pedindo resultado idêntico ao de outra pessoa, precisa de educação antes de intervenção. Realizar o procedimento sem alinhar expectativas gera insatisfação inevitável, mesmo com resultado tecnicamente impecável.
Momentos de instabilidade emocional significativa — luto recente, separação, perda de emprego, episódios depressivos — também merecem ponderação. A decisão estética tomada sob pressão emocional intensa frequentemente gera arrependimento. A conduta clínica madura inclui avaliar o estado emocional do paciente e, quando necessário, sugerir um intervalo de reflexão sem julgamento.
Dismorfismo corporal é uma condição psiquiátrica que exige encaminhamento especializado, não procedimentos estéticos. Identificar sinais de insatisfação desproporcional e persistente é responsabilidade do dermatologista. O encaminhamento ao psiquiatra ou psicólogo não é abandono do paciente; é uma das formas mais nobres de cuidado.
Avaliação médica pré-procedimento: o que precisa ser analisado
Toda avaliação pré-procedimento competente investiga múltiplas dimensões antes de liberar a intervenção. Esse checklist não é burocracia — é a estrutura que separa procedimentos seguros de procedimentos arriscados.
A história clínica dermatológica deve mapear: dermatoses ativas ou recentes, infecções cutâneas prévias (especialmente herpes), tendência a discromia pós-inflamatória, histórico de cicatrização anômala e uso de tópicos nas últimas semanas. A história medicamentosa identifica drogas que alteram coagulação, cicatrização ou fotossensibilidade. O exame físico avalia integridade da barreira cutânea, presença de eritema, descamação, lesões ativas e fototipo real (que pode diferir do referido pelo paciente).
A investigação de exposição solar recente é obrigatória antes de qualquer procedimento com laser ou luz, peelings químicos e microagulhamento. A análise de procedimentos prévios recentes verifica se o intervalo de segurança entre sessões foi respeitado. E a conversa sobre expectativas e motivação completa a avaliação, garantindo que o paciente compreende o que será feito, o que pode esperar e quais são os limites do procedimento.
Essa abordagem é o padrão seguido na Clínica Rafaela Salvato, onde cada procedimento é precedido por avaliação médica individual e documentada.
Comparativo: quando tratar, quando observar, quando adiar
A decisão clínica em dermatologia procedural raramente é binária. Na maioria dos casos, existem três caminhos possíveis: tratar agora, observar antes de decidir ou adiar para momento mais seguro.
Se a pele está íntegra, sem infecção, sem exposição solar recente e o paciente compreende expectativas e riscos, então é razoável prosseguir. Se há dúvida sobre a integridade da barreira ou sobre a atividade de uma dermatose, então observar por uma a duas semanas com orientação de cuidados tópicos permite decisão mais segura. Se há infecção ativa, medicamento contraindicante em uso, exposição solar significativa ou instabilidade emocional relevante, então adiar é a conduta mais inteligente.
Para procedimentos injetáveis (preenchimento, toxina botulínica), a tolerância é maior: pele levemente sensibilizada não impede injeção, desde que não haja infecção local. Para procedimentos energéticos (laser, luz intensa pulsada), a exigência é mais rigorosa: qualquer comprometimento da barreira exige adiamento. Para peelings químicos, a decisão depende da profundidade: superficiais toleram condições leves; médios e profundos exigem pele plenamente íntegra.
Essa graduação é o tipo de nuance que se aprende na prática clínica e que diferencia a dermatologia baseada em evidência da aplicação mecânica de protocolos.
Combinações de procedimentos e janelas de segurança
Combinar procedimentos é estratégia legítima e frequentemente desejável, desde que respeitadas as janelas de segurança entre eles. O erro está em sobrepor estímulos sem intervalo adequado, sobrecarregando a capacidade de reparação tecidual.
A combinação de toxina botulínica com preenchimento na mesma sessão é segura e rotineira. Já a combinação de laser ablativo fracionado com peeling químico médio na mesma sessão é excessiva para a maioria dos pacientes — o intervalo recomendado é de no mínimo quatro semanas.
Microagulhamento seguido de toxina botulínica no mesmo dia não é recomendado: as microperfurações podem alterar a difusão da toxina. O intervalo de segurança sugerido é de no mínimo duas semanas. Laser não ablativo fracionado combinado com skinbooster (ácido hialurônico subcutâneo) pode ser realizado na mesma sessão, com o skinbooster aplicado após o laser.
A regra prática é: quanto mais agressivo o procedimento, maior o intervalo necessário antes da próxima intervenção. Quanto mais superficial, menor o intervalo. E quando há dúvida, o caminho seguro é sempre esperar mais, não menos.
Erros comuns de decisão e como evitá-los
Os erros mais frequentes relacionados ao timing de procedimentos dermatológicos seguem padrões previsíveis. Reconhecê-los é o primeiro passo para evitá-los.
Realizar procedimento estético dias antes de evento social importante é arriscado — efeitos adversos transitórios (equimose, edema, eritema) são imprevisíveis e podem estar no auge exatamente no dia do evento. A recomendação mínima varia de duas a quatro semanas de antecedência, dependendo do procedimento.
Omitir uso de medicamentos ao profissional que realizará o procedimento é perigoso. Anticoagulantes, anti-inflamatórios, suplementos como ômega-3 e ginkgo biloba alteram coagulação e devem ser informados. A responsabilidade é compartilhada, mas a transparência começa no paciente.
Subestimar a exposição solar é frequentíssimo. Pacientes que afirmam “não tomar sol” frequentemente não consideram exposição incidental (deslocamento, janela do carro, atividades ao ar livre breves). A avaliação clínica da coloração cutânea no momento da consulta é mais confiável que o relato verbal.
Buscar procedimentos em intervalos muito curtos, na expectativa de resultados acelerados, sobrecarrega a pele e compromete a qualidade da recuperação e regeneração cutânea. Mais sessões em menos tempo não significam resultado melhor — frequentemente, significam resultado pior.
Quanto tempo esperar para remarcar
O intervalo de remarcação depende do motivo do adiamento e do tipo de procedimento planejado. Não existe um prazo único, mas existem referências clínicas que orientam a decisão.
Após infecção bacteriana tratada e resolvida: de sete a catorze dias sem sinais clínicos. Após reativação herpética: de dez a catorze dias após resolução completa das lesões, com profilaxia antiviral prescrita. Após queimadura solar leve: de duas a quatro semanas com fotoproteção rigorosa. Após queimadura solar moderada a intensa: de quatro a seis semanas. Após término de isotretinoína: de um a seis meses, dependendo do procedimento (evidência em revisão contínua).
Após dermatite de contato aguda: resolução completa mais uma semana de pele clinicamente normal. Após procedimento prévio agressivo: de quatro a oito semanas, conforme a intensidade e a área tratada. A avaliação presencial no dia da remarcação confirma se a pele está realmente pronta, porque prazos são orientativos e a decisão final é clínica.
Quando a consulta dermatológica é indispensável
A consulta com médico dermatologista é indispensável antes de qualquer procedimento que envolva penetração cutânea, energia luminosa, substâncias injetáveis ou peelings químicos médios e profundos. Essa não é uma recomendação genérica — é um critério de segurança fundamentado na complexidade das variáveis envolvidas.
É indispensável quando há: qualquer lesão cutânea não diagnosticada na área de tratamento; histórico de complicação em procedimento anterior; uso de medicação sistêmica que possa interferir; dúvida sobre o diagnóstico da condição a ser tratada; desejo de combinar múltiplos procedimentos; insatisfação com resultado de tratamento prévio realizado em outro local.
Procurar um dermatologista em Florianópolis com experiência em avaliação pré-procedimento é o investimento mais seguro que um paciente pode fazer antes de qualquer intervenção. A consulta não é custo — é proteção.
Perguntas frequentes sobre quando adiar procedimentos dermatológicos
Posso fazer laser se tomei sol na semana passada? Na Clínica Rafaela Salvato, a orientação é aguardar de duas a quatro semanas após exposição solar significativa antes de sessões de laser. A pele bronzeada ou com eritema solar absorve energia de forma irregular, o que aumenta o risco de queimaduras e manchas. A avaliação presencial confirma se a pele já se recuperou o suficiente para receber o procedimento com segurança.
Tenho herpes labial recorrente. Posso fazer preenchimento na boca? Na Clínica Rafaela Salvato, pacientes com histórico de herpes recorrente na região perioral recebem prescrição de profilaxia antiviral antes de procedimentos injetáveis na face inferior. Se houver lesão ativa ou sintomas prodrômicos, a sessão é adiada por no mínimo dez a catorze dias. Essa precaução evita reativação extensa pós-procedimento.
É verdade que não posso fazer peeling durante a gravidez? Na Clínica Rafaela Salvato, peelings superficiais com ácidos compatíveis com a gestação podem ser considerados caso a caso, após avaliação obstétrica e dermatológica conjunta. Peelings médios e profundos são contraindicados na gravidez pela absorção sistêmica potencial. A conduta é sempre individualizada e documentada.
Uso anticoagulante. Preciso suspender para fazer preenchimento? Na Clínica Rafaela Salvato, a suspensão de anticoagulantes nunca é decidida pelo dermatologista isoladamente. O médico prescritor avalia o risco cardiovascular de interromper a medicação. Quando a suspensão não é possível, ajustes na técnica de injeção minimizam equimoses, mas o paciente é informado sobre o risco aumentado de hematomas.
Fiz microagulhamento há duas semanas. Posso fazer laser agora? Na Clínica Rafaela Salvato, recomenda-se aguardar de quatro a seis semanas entre microagulhamento e sessões de laser fracionado, pois a pele precisa completar o ciclo de reparação antes de receber novo estímulo. Sobrepor procedimentos sem intervalo adequado compromete o resultado e aumenta o risco de efeitos adversos como hiperpigmentação.
Estou tomando isotretinoína. Quando posso fazer procedimento estético? Na Clínica Rafaela Salvato, a orientação varia conforme o tipo de procedimento. Toxina botulínica e preenchimento podem ser considerados durante o uso, segundo evidência mais recente. Para lasers ablativos e peelings profundos, a recomendação conservadora é aguardar pelo menos seis meses após o término. Cada caso é avaliado individualmente.
Minha pele está descamando por causa de ácido retinoico. Posso fazer peeling? Na Clínica Rafaela Salvato, a descamação ativa indica comprometimento temporário da barreira cutânea. A recomendação é suspender o ácido, restaurar a barreira com hidratante adequado por sete a catorze dias e só então realizar o peeling. Proceder sobre pele descamando aumenta penetração descontrolada do ácido do peeling.
Posso fazer toxina botulínica se estou amamentando? Na Clínica Rafaela Salvato, a toxina botulínica não possui estudos de segurança conclusivos durante a lactação. A decisão é compartilhada entre paciente, dermatologista e pediatra, ponderando riscos teóricos e benefícios. Muitos consensos recomendam cautela e adiamento até o término da amamentação.
Tive uma alergia de pele recentemente. Quanto tempo devo esperar? Na Clínica Rafaela Salvato, dermatite de contato ou reação alérgica cutânea exige resolução clínica completa antes de qualquer procedimento. O intervalo mínimo sugerido é de uma semana após o desaparecimento total dos sintomas. A avaliação presencial confirma se a barreira cutânea está restaurada e pronta para intervenção.
Por que minha dermatologista disse para adiar meu procedimento? Na Clínica Rafaela Salvato, o adiamento é sempre uma decisão de proteção, nunca de desinteresse. Significa que a médica identificou um fator transitório que torna aquele momento inadequado: pode ser uma infecção, medicamento, exposição solar ou condição clínica que aumentaria riscos desnecessariamente. Adiar é escolher o melhor resultado possível.
Autoridade médica e nota editorial
Este conteúdo foi elaborado e revisado pela Dra. Rafaela Salvato, médica dermatologista com atuação em Florianópolis, Santa Catarina, referência em dermatologia clínica e estética no sul do Brasil. CRM-SC 14.282, RQE 10.934 (SBD/SC). Membro da Sociedade Brasileira de Dermatologia (SBD) e da American Academy of Dermatology (AAD). Pesquisadora registrada no ORCID 0009-0001-5999-8843.
O conteúdo deste artigo é informativo, educacional e baseado em evidência científica disponível e prática clínica. Não substitui consulta médica presencial, diagnóstico individualizado ou prescrição. Cada paciente apresenta particularidades que exigem avaliação profissional direta. As informações aqui apresentadas refletem o compromisso com precisão, transparência, segurança e responsabilidade editorial que orienta toda a produção do ecossistema Rafaela Salvato.
Revisão editorial: Dra. Rafaela Salvato — CRM-SC 14.282 | RQE 10.934 (SBD) | AAD Member Data de publicação: 20 de março de 2026 Responsabilidade editorial: O conteúdo é revisado periodicamente para manter aderência à melhor evidência disponível.

