Contraindicações para laser dermatológico: quando evitar, adiar ou adaptar o tratamento
Laser dermatológico não é uma categoria única, e “contraindicação” também não. Em prática real, a decisão correta raramente é apenas “pode” ou “não pode”. O que existe é uma leitura clínica que separa situações em que o laser deve ser evitado naquele momento, cenários em que faz mais sentido adiar até a pele estabilizar e contextos em que o tratamento pode ser adaptado com parâmetros, preparo e acompanhamento mais criteriosos. Esse raciocínio é especialmente importante em uma população brasileira com alta exposição solar, fototipos variados, histórico frequente de melasma, sensibilidade cutânea e rotinas que nem sempre permitem um pós-procedimento inflamatório.
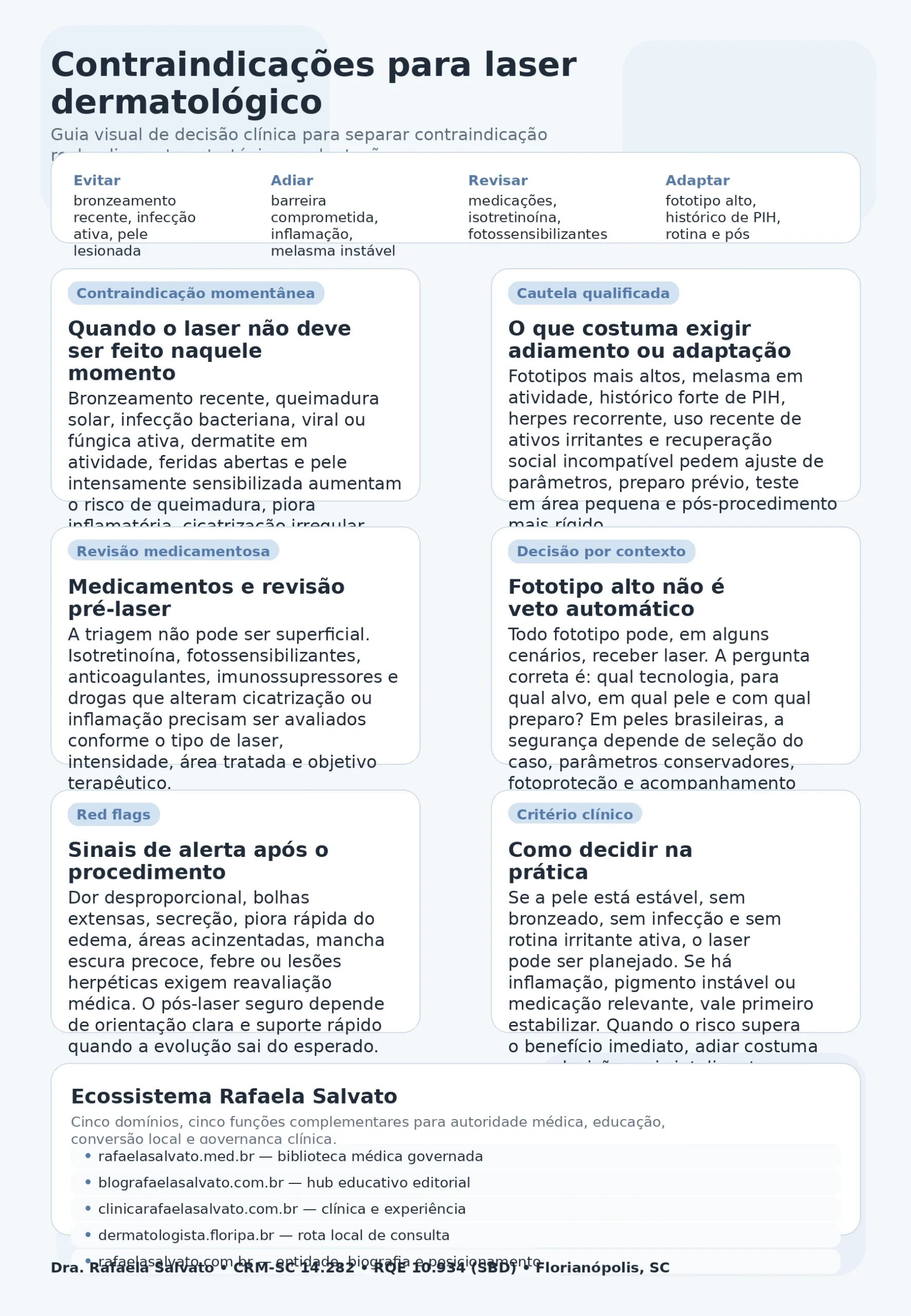
Em termos práticos, o laser costuma ser uma boa ferramenta quando há indicação correta, pele estável, alvo terapêutico claro e capacidade real de cumprir preparo e pós. Já não costuma ser a escolha certa quando há bronzeamento recente, infecção ativa, barreira cutânea comprometida, inflamação importante, suspeita de baixa cicatrização ou expectativa incompatível com o risco biológico da tecnologia.
O ponto decisivo não é apenas o aparelho; é a relação entre pele, queixa, momento clínico, tipo de laser, intensidade do protocolo e governança do acompanhamento. Por isso, em um ecossistema médico governado como o da Dra. Rafaela Salvato, contraindicação não é entendida como slogan de segurança. Ela é entendida como critério de seleção, redução de dano e refinamento de resultado.
Quem está buscando esta página geralmente quer responder uma pergunta simples: “Eu posso fazer laser agora?” A resposta responsável é: depende do tipo de laser, do objetivo, do seu fototipo, da presença ou não de bronzeado, da integridade da pele, da sua rotina de ativos, do seu histórico pigmentário, das medicações em uso e da qualidade da avaliação prévia.
Quando a consulta médica é indispensável? Sempre que houver melasma ativo, histórico de manchas pós-procedimento, herpes recorrente, uso de isotretinoína ou outras medicações relevantes, feridas, dermatite, imunossupressão, suspeita de infecção, fototipo mais alto, cicatrização duvidosa, gestação, doença autoimune cutânea ou desejo de resurfacing mais intenso. Nessas situações, “fazer logo” tende a ser menos inteligente do que “fazer certo”.
Tabela de conteúdo
- O que realmente significa contraindicação em laser dermatológico
- O que é laser dermatológico e por que a contraindicação muda conforme a tecnologia
- Para quem o laser costuma ser indicado
- Quem não deve fazer laser naquele momento
- Bronzeamento recente contraindica mesmo?
- Todo fototipo pode fazer laser?
- Pele inflamada, lesionada ou sensibilizada pode receber laser?
- Infecção ativa, herpes simples e risco microbiológico
- Quais medicamentos exigem revisão antes do laser?
- Melasma em atividade, pigmento instável e risco de rebote
- Histórico de PIH, cicatriz anômala, autoimunidade e outros contextos de cautela
- Como funciona a avaliação médica pré-laser
- Principais benefícios e resultados esperados quando a indicação é correta
- Limitações: o que o laser não faz
- Riscos, efeitos adversos, red flags e sinais de alerta
- Comparativos úteis para decisão clínica e estética
- Combinações possíveis e quando elas fazem sentido
- O que influencia resultado, manutenção e previsibilidade
- Erros comuns de decisão
- Quando consulta médica é indispensável
- Autoridade médica e nota editorial
- FAQ: contraindicações para laser dermatológico
- Referências selecionadas
O que realmente significa contraindicação em laser dermatológico
Na linguagem leiga, contraindicação costuma soar como proibição absoluta. Em dermatologia, a interpretação é mais refinada. Há contraindicações absolutas, relativas e temporárias. Além disso, existe uma zona intermediária, bastante comum, em que o procedimento não está “proibido”, mas também não deveria ser feito da forma inicialmente imaginada.
Essa distinção muda tudo. Bronzeamento recente, por exemplo, muitas vezes não significa que o paciente nunca poderá fazer laser; significa que não é o momento certo. Já uma infecção ativa na área tratada não costuma ser uma situação de mera adaptação: ela exige postergação até resolução. Por outro lado, um fototipo mais alto não representa veto universal. Representa necessidade de seleção rigorosa de tecnologia, alvo, densidade energética, intervalo entre sessões, preparo de barreira, fotoproteção e follow-up.
Portanto, esta página não foi construída para gerar medo, e sim discernimento. O erro mais frequente não está apenas em ignorar contraindicações. Muitas vezes, ele começa antes: na simplificação excessiva. Quando se coloca todo laser dentro da mesma caixa, perde-se de vista algo essencial: CO2 fracionado, lasers não ablativos, vasculares, pigmentares, picossegundos e plataformas híbridas não compartilham o mesmo risco biológico.
Em outras palavras, contraindicação em laser é uma leitura de contexto. Ela depende de qual tecido será o alvo, quanto calor ou efeito fotomecânico será gerado, em que profundidade isso acontecerá, quão inflamada ou pigmentariamente reativa está a pele e que tipo de cicatrização se espera daquele indivíduo.
É exatamente por isso que, dentro da biblioteca médica governada da Dra. Rafaela Salvato, páginas como Tecnologias e certificações, Protocolos exclusivos em dermatologia estética e Ética, segurança e compliance se complementam. A tecnologia só faz sentido quando inserida em uma lógica de indicação, rastreabilidade e responsabilidade clínica.
O que é laser dermatológico e por que a contraindicação muda conforme a tecnologia
Laser dermatológico é uma forma de energia luminosa concentrada, emitida em comprimentos de onda específicos, com afinidade por determinados alvos cutâneos. Dependendo da plataforma, o alvo principal pode ser água, melanina, hemoglobina ou pigmentos exógenos. Essa frase, embora pareça técnica, explica por que dois pacientes com a mesma queixa podem receber orientações totalmente diferentes.
Se o alvo principal é a água, como acontece em tecnologias ablativas mais intensas, o procedimento tende a gerar maior remodelação tecidual, mas também maior ruptura de barreira, mais inflamação e maior exigência de cicatrização. Já quando o alvo é pigmento ou há predominância de efeito fotomecânico, o raciocínio muda: o grande problema pode não ser tanto o “downtime”, e sim o risco de resposta pigmentária paradoxal, rebote ou hiperpigmentação pós-inflamatória em peles predispostas.
Por isso, antes de falar em contraindicação, é indispensável perguntar: qual laser? com qual objetivo? em qual pele? Sem essa definição, a conversa fica genérica e perde utilidade real.
Essa nuance aparece com clareza quando se comparam conteúdos do próprio ecossistema. O racional do resurfacing pode ser aprofundado em Laser de CO2 e em tratamento de rugas da face com laser de CO2 fracionado. Já a leitura de protocolos para pigmento e uniformização de tom aparece em Protocolos exclusivos. Em paralelo, a visão mais educativa para pacientes pode ser vista no guia sobre tratamento com laser de CO2 fracionado.
Em síntese, contraindicação em laser não é um atributo do aparelho. É uma propriedade da interação entre tecnologia e contexto clínico.
Para quem o laser costuma ser indicado
Em cenário bem selecionado, o laser é indicado para pacientes que têm um alvo terapêutico definido e biologicamente compatível com aquela tecnologia. Isso inclui, dependendo da plataforma, textura irregular, poros aparentes, linhas finas, fotoenvelhecimento, cicatrizes selecionadas, manchas específicas, lesões vasculares, tatuagens, alguns quadros de flacidez superficial e estratégias de refinamento de pele.
Contudo, indicação não deve ser confundida com desejo. Querer “melhorar a pele” é uma motivação legítima, mas insuficiente para definir laser como primeira escolha. Muitas vezes, o problema central não é textura; é inflamação crônica. Em outras, a queixa parece pigmentária, mas o componente dominante é vascular. Há casos em que a percepção de “flacidez” esconde perda de suporte estrutural, e aí um laser isolado tende a decepcionar.
Nesse ponto, a consulta médica bem feita vale mais do que a popularidade da tecnologia. Se a pele está desorganizada, irritada, bronzeada, com barreira instável ou com expectativa estética dissociada do mecanismo do laser, a melhor indicação pode ser justamente não indicar ainda.
Para pacientes de alto padrão, que valorizam previsibilidade, naturalidade e racional clínico, o laser funciona melhor quando entra como parte de um plano. Essa visão é coerente com o método descrito em Dermatologia Regenerativa em Florianópolis, com a lógica de Skin Longevity e com o raciocínio de integração entre ferramentas descrito em Perguntas e Respostas sobre Dermatologia em Florianópolis.
Em outras palavras, laser costuma ser indicado para quem precisa de uma ferramenta física de remodelação, pigmentação, vascularização ou refinamento, e não apenas de uma intervenção “porque o aparelho é bom”.
Quem não deve fazer laser naquele momento
Esta é a seção que a maioria dos pacientes procura primeiro, e com razão. Há cenários em que o laser não deve ser realizado naquele momento porque o risco sobe de forma desproporcional em relação ao benefício esperado.
Os contextos mais clássicos são: bronzeamento recente, queimadura solar, infecção ativa na área, herpes em atividade, feridas abertas, dermatite importante, pele muito sensibilizada por irritantes ou procedimentos recentes, barreira cutânea francamente comprometida e impossibilidade prática de cumprir o pós-procedimento. Além disso, em protocolos ablativos, histórico de cicatrização ruim, tendência a cicatriz hipertrófica ou queloidiana e certas dermatoses com fenômeno de Koebner ampliam a cautela.
Também entra nessa lista o paciente que até tem indicação técnica, mas não consegue oferecer as condições mínimas de segurança: não pode usar fotoproteção, terá exposição solar inevitável, viajará para praia nos dias seguintes, pretende retomar academia intensa imediatamente, quer “fazer tudo de uma vez” ou está no meio de uma rotina cosmética agressiva que ainda não foi modulada.
É fundamental entender que “não fazer agora” não significa “não fazer nunca”. Muitas vezes, significa apenas respeitar o tempo biológico da pele. Primeiro estabiliza-se inflamação, pigmento, barreira, infecção ou exposição solar. Depois, reavalia-se a tecnologia mais inteligente.
Esse raciocínio é coerente com a prática de uma consulta dermatológica estruturada em Florianópolis e com a lógica de jornada descrita em Tratamentos dermatológicos em Florianópolis, em que avaliar → indicar → executar → acompanhar é mais seguro do que seduzir pelo procedimento isolado.
Bronzeamento recente contraindica mesmo?
Na maior parte dos casos, sim: bronzeamento recente é uma contraindicação temporária importante para muitos lasers, sobretudo quando a melanina compete com o alvo terapêutico. A razão não é burocrática. É física e biológica.
Quando a pele está bronzeada, há mais melanina disponível para absorver energia. Isso pode aumentar o risco de queimadura, inflamação exagerada, hiperpigmentação pós-inflamatória, hipopigmentação e resultado irregular. Em outras palavras, a pele bronzeada torna-se menos previsível. E previsibilidade é um dos pilares da dermatologia de alta responsabilidade.
Além disso, bronzeamento recente quase nunca vem sozinho. Ele costuma vir acompanhado de radiação acumulada, aquecimento, ressecamento, microinflamação e maior sensibilidade de barreira. Portanto, mesmo quando não há um “bronzeado forte”, pode existir um pano de fundo biológico que desaconselha o procedimento naquele momento.
A decisão, porém, não deve ser simplista. Não é a mesma coisa discutir um resurfacing ablativo profundo em face recém-exposta ao sol e discutir um protocolo muito conservador, em outra área, com alvo distinto e excelente preparo. Ainda assim, na prática, a melhor medicina raramente é “forçar” a agenda. É esperar a pele perder esse estado de reatividade pigmentária.
Se o cenário for A, ou seja, pele visivelmente bronzeada, o caminho costuma ser Y: adiar. Se o cenário for B, com dúvida clínica sobre estabilidade de cor, mas sem urgência terapêutica, o caminho mais elegante costuma ser W: reavaliar em janela mais segura, reforçar fotoproteção e, quando necessário, testar parâmetros.
Esse é um dos pontos em que o estilo de vida ao ar livre de Florianópolis precisa ser respeitado clinicamente. A mesma tecnologia pode ser segura em um mês e imprudente no outro.
Todo fototipo pode fazer laser?
A resposta madura é: todo fototipo pode, em determinados cenários, receber algum tipo de laser; nem todo fototipo pode receber qualquer laser, em qualquer intensidade, para qualquer objetivo, no mesmo timing.
Essa distinção é decisiva. Fototipos mais altos não são sinônimo de veto automático, mas têm maior propensão a respostas pigmentárias indesejadas quando a indicação é mal feita, o preparo é insuficiente ou os parâmetros são excessivos. Em população brasileira, isso é central, porque a diversidade pigmentária real não cabe em uma leitura superficial da escala de Fitzpatrick.
O erro clássico é pensar em fototipo apenas como cor aparente. A prática clínica mostra que a história da pele importa tanto quanto a observação do consultório. Há pacientes aparentemente claros que pigmentam muito após inflamação. Há pacientes mais altos que, com preparo correto, toleram protocolos melhor do que se imaginaria. Por isso, fototipo isolado não decide tudo. Ele pesa, mas não governa sozinho.
Quando o risco de PIH é elevado, faz mais sentido privilegiar progressão gradual, menor agressividade por sessão, preparo de barreira, fotoproteção impecável e reavaliação contínua. Em alguns casos, vale mais um plano por etapas do que uma sessão “forte” que produz piora difícil de corrigir.
Revisões recentes reforçam que, em pele com maior teor de melanina, o laser pode ser útil, mas costuma exigir maior conservadorismo e, em PIH, frequentemente ocupa papel adjuvante ou de segunda linha, não de impulso inicial.
Se a pergunta for “fototipo alto pode fazer?”, a resposta correta não é “sim” nem “não”. É: pode fazer quando a tecnologia conversa com a biologia da pele, e não quando a agenda tenta atropelar essa conversa.
Pele inflamada, lesionada ou sensibilizada pode receber laser?
Na maioria das vezes, não é uma boa ideia tratar pele inflamada, lesionada ou intensamente sensibilizada. Ainda que o problema pareça apenas “superficial”, a pele irritada perdeu parte da sua previsibilidade fisiológica. Sua barreira está mais vulnerável, sua resposta inflamatória está mais facilmente acionável e sua tolerância a energia costuma ser menor.
Isso vale para dermatite, rosácea descompensada, eczema, irritação por retinoides, descamação intensa por ácidos, pós-procedimento recente, alergia de contato, escoriações e qualquer quadro em que a epiderme esteja biologicamente “reativa”. Nesses contextos, o laser pode amplificar inflamação, prolongar eritema, aumentar dor, piorar manchas e gerar uma recuperação mais difícil do que o esperado.
A pergunta útil, então, não é “dá para fazer assim mesmo?”. É “por que fazer agora, se a pele ainda não ofereceu um terreno seguro?”. Em medicina estética responsável, adiar não representa perda. Frequentemente, representa ganho líquido de segurança e até de resultado final.
Há também uma diferença importante entre usar o laser para tratar uma pele estruturalmente íntegra com uma queixa estética definida e usar energia em uma pele que já está defendendo-se de um insulto inflamatório em curso. No primeiro caso, busca-se remodelação controlada. No segundo, corre-se o risco de somar agressão sobre agressão.
No ecossistema da Dra. Rafaela Salvato, essa leitura conversa diretamente com o conceito de Dermatologia Regenerativa: barreira, inflamação, colágeno e pigmento não devem ser tratados como compartimentos independentes. Quando a barreira está ruim, o melhor procedimento muitas vezes é primeiro reorganizar a pele.
Infecção ativa, herpes simples e risco microbiológico
Infecção ativa na área a ser tratada costuma ser uma contraindicação clara ao laser naquele momento. A razão é simples: procedimentos que aquecem, inflamam ou rompem parcialmente a barreira não combinam com tecido já contaminado ou em processo infeccioso.
Isso vale para infecção bacteriana, viral e fúngica. Em resurfacing ablativo, a atenção aumenta ainda mais, porque há perfuração controlada da barreira e maior necessidade de reepitelização organizada. Nessa situação, o risco de complicações deixa de ser teórico. Ele se torna operacional.
O herpes simples merece destaque especial. Pacientes com história de herpes labial recorrente, sobretudo quando serão submetidos a laser perioral ou facial ablativo, precisam de triagem cuidadosa e, em muitos protocolos, profilaxia antiviral. A reativação herpética pode atrasar epitelização, piorar dor, confundir o pós e aumentar risco de cicatriz. Estudos com valaciclovir e famciclovir em resurfacing facial demonstraram redução relevante de reativação em contextos selecionados.
Há ainda uma mensagem prática importante: nem toda piora do pós é “normal”. Infecção pode se apresentar como atraso de cicatrização, secreção, crostas anormais, piora localizada de dor, eritema assimétrico, pústulas, odor ou febre. Em ablativos mais intensos, vigilância clínica é parte do tratamento, não um detalhe administrativo. Revisões sobre complicações em CO2 fracionado reforçam que infecção é um dos principais caminhos para cicatriz evitável.
Portanto, se o cenário for infecção ativa, o raciocínio mais correto não é adaptar. É resolver a infecção, reavaliar a pele e só então discutir energia.
Quais medicamentos exigem revisão antes do laser?
Esta é uma das dúvidas mais subestimadas em consultório. Muita gente acredita que basta informar “uso um remédio para acne” ou “tomo antibiótico”, mas a triagem medicamentosa para laser precisa ser bem mais precisa. O medicamento certo, na hora errada, com o laser errado, pode mudar a relação risco-benefício de forma importante.
1. Isotretinoína
Durante anos, difundiu-se a ideia de que qualquer procedimento deveria ser proibido por seis meses após isotretinoína. Hoje, a literatura é mais nuançada. Revisões sistemáticas e consensos mostraram que não há evidência forte para impor essa espera de forma universal a todos os procedimentos, incluindo certos lasers fracionados e não ablativos. Por outro lado, dermoabrasão mecânica e resurfacing totalmente ablativo continuam pedindo cautela maior.
Traduzindo para a prática: isotretinoína não é um “sim automático” nem um “não absoluto”. É revisão individualizada conforme dose, tempo de uso, tipo de laser, intensidade e área tratada.
2. Medicações fotossensibilizantes
Esse grupo é frequentemente tratado de modo simplista demais. Nem toda droga fotossensibilizante implica proibição de laser. A revisão clássica sobre o tema mostrou escassez de relatos de eventos adversos diretamente atribuídos à combinação, o que sugere que a decisão deve ser contextualizada pela droga, pelo mecanismo de fotossensibilidade e pelo comprimento de onda envolvido.
Mesmo assim, em prática prudente, certas situações justificam mais cuidado, test spots, adaptação de parâmetros ou adiamento.
3. Anticoagulantes e antiagregantes
Geralmente não “proíbem” o laser em si, mas podem alterar risco de púrpura, sangramento pontual, equimose ou condução de procedimentos combinados. O impacto depende muito da tecnologia e da área.
4. Imunossupressores
Aqui a atenção recai sobre infecção, cicatrização e resposta inflamatória alterada. Em lasers mais agressivos, isso pode mudar substancialmente o plano.
5. Tópicos irritantes e rotinas cosméticas intensas
Embora não sejam “medicamentos sistêmicos” em sentido estrito, retinoides tópicos, ácidos, despigmentantes irritativos e esfoliantes mal utilizados frequentemente são os grandes sabotadores do pré-laser. Em muitos casos, o problema não é o procedimento; é a pele chegar inflamável ao procedimento.
Em suma, a pergunta correta não é “qual remédio você toma?”, mas como esse uso interfere na sua fotobiologia, na inflamação, na cicatrização e no pós.
Melasma em atividade, pigmento instável e risco de rebote
Melasma é um capítulo à parte. Quando a paciente pergunta “laser piora melasma?”, a resposta honesta é: pode piorar, pode ajudar, pode ajudar temporariamente e rebater depois, ou pode ser útil apenas dentro de um plano muito bem desenhado.
Isso acontece porque melasma não é apenas pigmento visível. É uma condição crônica, recidivante, sensível à inflamação, à luz, ao calor, aos hormônios e à própria susceptibilidade da pele. Portanto, qualquer energia usada sem estratégia pode desencadear agravamento, rebote ou frustração por melhora curta.
Revisões recentes são consistentes em um ponto: lasers e outras tecnologias energéticas não costumam ser a melhor monoterapia para melasma, especialmente em pele mais reativa. Quando entram, entram melhor como complemento de um plano que já inclui controle de barreira, fotoproteção, rotina tópica adequada e manutenção.
Na prática, isso significa que melasma em atividade não é um “não” para sempre, mas frequentemente é um “não assim”. Se o objetivo do paciente é “apagar logo”, o risco de erro sobe. Se a conversa é sobre controlar tendência pigmentária e usar tecnologia de forma parcimoniosa, a medicina fica muito mais inteligente.
Esse raciocínio conversa diretamente com páginas locais do ecossistema, como Manchas de sol e melasma, e com a visão de processo descrita em Skin Longevity. Melasma não é campo de improviso. É campo de disciplina clínica.
Histórico de PIH, cicatriz anômala, autoimunidade e outros contextos de cautela
Há pacientes que não chegam com uma contraindicação “gritante”, mas carregam um histórico que muda totalmente o peso da decisão. Esse grupo merece atenção máxima porque, em geral, aparenta ser simples até complicar.
Histórico de hiperpigmentação pós-inflamatória
Se a pessoa já manchou após acne, depilação, peelings, picadas, inflamações leves ou outros procedimentos, isso vale ouro como dado clínico. A pele já contou como costuma responder. Ignorar essa informação e tratar como “fototipo X padrão” é reduzir complexidade onde justamente deveria haver individualização.
Cicatriz hipertrófica, queloide ou cicatrização ruim
Nem todo laser tem o mesmo peso nesse contexto, mas protocolos mais agressivos, especialmente ablativos, pedem grande cautela. Revisões sobre complicações em resurfacing destacam história de má cicatrização e tendência a cicatriz anômala como elementos importantes de triagem.
Dermatoses com fenômeno de Koebner
Psoríase, vitiligo, líquen plano e algumas outras condições podem ser desencadeadas ou agravadas por trauma cutâneo. Em tais casos, o laser não é proibido por princípio, mas precisa ser pesado com muito mais critério, especialmente se a doença estiver ativa ou instável.
Radiação prévia, morfeia, esclerodermia, imunossupressão
Em protocolos ablativos ou intensos, esses contextos podem comprometer a qualidade de cicatrização e elevam o limiar de prudência.
Gestação e lactação
Aqui, o raciocínio é menos sobre “toxicidade do laser” e mais sobre necessidade, conforto, mudanças pigmentares/hormonais e relação benefício-risco. Em muitos procedimentos eletivos, sobretudo quando há instabilidade pigmentária, esperar pode ser a melhor escolha.
Em todos esses cenários, o consultório precisa operar com memória clínica. O histórico do paciente é parte do exame.
Como funciona a avaliação médica pré-laser
Uma boa avaliação pré-laser não é um formulário decorado. É uma entrevista clínica orientada por risco e objetivo. Quando bem feita, ela reduz erro técnico, corrige expectativa e salva o paciente de procedimentos que até poderiam ser executados, mas não deveriam ser priorizados.
A avaliação precisa responder pelo menos oito perguntas:
- Qual é a queixa dominante?
Textura, pigmento, vascular, cicatriz, flacidez, poros, lesão? - Esse alvo realmente responde bem ao laser cogitado?
Nem toda queixa visualmente parecida pertence à mesma categoria biológica. - A pele está estável hoje?
Bronzeado, inflamação, sensibilidade, procedimentos recentes e barreira entram aqui. - Qual é a história pigmentária?
Mancha fácil? Melasma? PIH prévia? Reação a procedimentos? - Qual é o histórico infeccioso e cicatricial?
Herpes, infecção de repetição, queloide, cicatrização lenta. - Quais medicações e tópicos estão em uso?
Esse ponto é frequentemente negligenciado. - Qual é a rotina real do paciente?
Sol, agenda social, treino, viagem, aderência ao pós. - O paciente quer o efeito correto?
Ou está escolhendo tecnologia para resolver um problema que pertence a outra ferramenta?
Além disso, documentação fotográfica, consentimento claro, explicação de alternativas, descrição de downtime provável e plano de suporte pós fazem parte da avaliação, não são anexos burocráticos. Essa filosofia está alinhada à governança descrita em Ética, segurança e compliance e à visão institucional de ciência aplicada à saúde da pele.
Consulta pré-laser de qualidade não serve para “autorizar” um aparelho. Serve para decidir se o laser é realmente a melhor medicina para aquele momento.
Principais benefícios e resultados esperados quando a indicação é correta
Falar de contraindicação sem falar de benefício gera uma visão mutilada do tema. O laser continua sendo uma das ferramentas mais valiosas da dermatologia quando a indicação está correta e a pele oferece cenário favorável. Em protocolos adequados, ele pode refinar textura, melhorar linhas finas, reduzir certas manchas, atuar em cicatrizes selecionadas, modular vasos, tratar pigmentos e contribuir para estratégias de qualidade de pele.
O benefício, contudo, precisa ser descrito com precisão. Laser não entrega “pele nova” como frase de efeito. Ele entrega mudanças dependentes do mecanismo. Em resurfacing, costuma oferecer melhora mais visível de textura e microrelevo. Em lasers pigmentares ou fotomecânicos, o foco pode ser fragmentação de pigmento e uniformização progressiva do tom. Em não ablativos, geralmente busca-se estímulo gradual com menos downtime e menos intensidade por sessão.
A boa indicação também melhora outra variável importante: satisfação. Isso porque expectativa bem calibrada combina melhor com fisiologia real. Quando o paciente entende o que deve melhorar, em quanto tempo, com qual pós e com quais limites, a chance de frustração cai muito.
Além disso, o laser se torna especialmente elegante quando compõe uma estratégia maior. Na visão de harmonização facial com governança clínica, por exemplo, tecnologia não é escolhida isoladamente. Ela entra conforme a prioridade: superfície, pigmento, estímulo dérmico, estrutura, contorno ou manutenção.
Portanto, contraindicação não diminui o laser. Ao contrário: ela o protege do uso errado e preserva seu valor terapêutico.
Limitações: o que o laser não faz
Esta é uma das seções mais importantes para evitar decisão ruim. Laser pode ser excelente, mas não é onipotente. Se a limitação não é explicitada, o paciente transfere para o aparelho a expectativa de resolver queixas que pertencem a outra lógica.
Laser não corrige sozinho toda flacidez estrutural. Não substitui reposicionamento quando o problema dominante é ptose ou perda de volume. Não controla, por si só, uma tendência crônica ao melasma sem manutenção tópica e fotoproteção. Não compensa rotina agressiva de sol. Não neutraliza má aderência ao pós. Não transforma biologia de cicatrização desfavorável em pele sem risco. E não elimina a necessidade de julgamento médico.
Outra limitação importante: intensidade não equivale sempre a superioridade. Em algumas peles, especialmente mais reativas ou pigmentantes, a busca por um resultado “mais forte” em uma sessão pode produzir exatamente o oposto do desejado: mais inflamação, mais mancha, mais downtime e mais arrependimento.
Há também a limitação de área e indicação. Certas regiões cicatrizam pior, como pescoço e colo em contextos específicos. Outras exigem parâmetros muito diferentes da face. A mesma pessoa pode ser excelente candidata para um laser em uma área e inadequada em outra.
Do ponto de vista estético, a limitação central é esta: laser melhora o que o laser consegue atingir. Se o problema é outro, insistir nele é confundir ferramenta com solução.
Esse ponto aparece de forma didática em Flacidez no rosto: tratamentos que funcionam e também na página Laser é sempre melhor do que injetáveis?. A resposta correta, aliás, é não. Cada ferramenta resolve uma camada do problema.
Riscos, efeitos adversos, red flags e sinais de alerta
Todo laser produz algum grau de resposta tecidual. Isso não é complicação; é o próprio mecanismo do tratamento. O problema começa quando a resposta ultrapassa o esperado para aquela tecnologia, intensidade e pele.
Entre os eventos mais comuns estão eritema transitório, edema, ardor, sensibilidade, ressecamento e descamação, com duração variável conforme o protocolo. Em cenários mais intensos, crostas puntiformes, escurecimento transitório de manchas, “bronzeamento” pós-inflamatório inicial e desconforto social temporário podem fazer parte do curso esperado.
Já os efeitos adversos relevantes incluem hiperpigmentação pós-inflamatória, hipopigmentação, infecção, reativação de herpes, cicatrização anômala, eritema prolongado, contato dermatítico, milia, acneiformes e, em protocolos agressivos ou mal indicados, cicatriz. Revisões sobre complicações em CO2 fracionado destacam que a prevenção começa na seleção do paciente, e não apenas no pós.
Red flags que pedem reavaliação rápida
- dor desproporcional ou em piora, especialmente focal
- bolhas extensas
- secreção purulenta ou odor anormal
- febre
- áreas acinzentadas, arroxeadas ou esbranquiçadas fora do padrão esperado
- piora assimétrica importante
- lesões herpéticas
- atraso marcante de cicatrização
- escurecimento muito rápido e exuberante, sobretudo em pele predisposta a PIH
- piora relevante de inflamação em vez de estabilização progressiva
Em medicina madura, red flag não é “esperar mais dois dias para ver”. É comunicação clara e reavaliação oportuna.
Comparativos úteis para decisão clínica e estética
Quando vale tratar, quando vale observar, quando vale adiar
Se a pele está estável e o alvo está bem definido, tratar pode fazer sentido.
Se a pele está razoavelmente estável, mas o timing social ou solar é ruim, observar ou remarcar é melhor.
Se há bronzeado, infecção, irritação importante ou melasma instável, adiar é a conduta mais inteligente.
Ablativo versus não ablativo
Se a prioridade é textura, cicatriz ou remodelação mais visível, abordagens ablativas ou fracionadas podem ser mais eficientes, porém cobram mais em inflamação e pós.
Se a prioridade é estímulo gradual com menos downtime, não ablativos tendem a ser mais confortáveis, embora muitas vezes peçam mais sessões.
CO2 fracionado versus picossegundos
Se o problema dominante é textura e cicatriz, o raciocínio costuma pender para resurfacing ou fracionamento apropriado.
Se o problema dominante é pigmento selecionado, lasers fotomecânicos podem entrar melhor, desde que o risco pigmentário seja bem lido.
Laser versus outra tecnologia
Se a queixa parece flacidez estrutural, talvez o laser não seja a primeira ferramenta.
Se a queixa é pigmentária crônica com tendência a rebote, laser pode não ser a melhor porta de entrada.
Se a pele está muito fina, inflamada ou instável, restaurar barreira e organizar o terreno frequentemente rende mais do que disparar energia.
Sessão “forte” versus plano por etapas
Se a pele é reativa, pigmenta fácil ou o pós precisa ser discreto, planos progressivos costumam ganhar.
Se a pele é adequada, o alvo pede remodelação mais robusta e há disponibilidade real de recuperação, protocolos mais intensos podem ser considerados.
Esse tipo de comparação é o que separa marketing de medicina.
Combinações possíveis e quando elas fazem sentido
Laser raramente deveria ser entendido como ilha terapêutica. Em dermatologia contemporânea, ele entra melhor quando faz parte de um arranjo racional de ferramentas. Ainda assim, combinar não é somar aparelhos. É combinar mecanismos sem exceder a capacidade de recuperação da pele.
Faz sentido combinar quando cada tecnologia resolve uma camada diferente do problema. Por exemplo, uma estratégia pode priorizar primeiro estabilidade de barreira e pigmento, depois refinamento de textura, e só então estímulo de colágeno ou manutenção. Em outra situação, o laser entra depois de controle inflamatório, e não antes.
Também há combinações que parecem sofisticadas, mas biologicamente são ruins. Somar procedimentos irritativos em janela curta, insistir em laser sobre pele já sensibilizada ou introduzir múltiplos estímulos sem tempo de leitura clínica aumenta ruído e diminui governança.
No ecossistema da Dra. Rafaela Salvato, isso aparece tanto na visão de protocolos exclusivos quanto na lógica de tratamentos faciais em Florianópolis. A ordem importa. O intervalo importa. O objetivo dominante importa.
Além disso, combinar só faz sentido quando o paciente entende que mais tecnologia não é automaticamente mais resultado. Às vezes, a melhor combinação é justamente não combinar ainda. Primeiro estabiliza-se. Depois, trata-se.
O que influencia resultado, manutenção e previsibilidade
Mesmo em pacientes bem selecionados, resultado de laser não depende apenas do procedimento. Ele depende de uma cadeia de variáveis que começa antes e termina muito depois da sessão.
Fatores que influenciam fortemente o resultado
- fototipo e histórico de PIH
- presença ou não de bronzeamento
- integridade da barreira
- tipo de laser e parâmetros
- experiência do médico
- topografia tratada
- adesão ao pré e ao pós
- rotina de fotoproteção
- tendência inflamatória da pele
- objetivo correto ou incorreto para aquela tecnologia
Além disso, manutenção não deve ser lida como “precisar fazer sempre”. Em pele cronicamente exposta ao sol, com tendência a melasma, fotoenvelhecimento ou inflamação recorrente, manutenção significa reconhecer que o ambiente continua atuando. O laser corrige parte do dano, mas não revoga a biologia nem o estilo de vida.
Por isso, em pacientes do Sul do Brasil e de outras regiões do país que circulam entre praia, cidade, viagens e agenda intensa, o ganho mais elegante costuma acontecer quando se organiza um plano sustentável. É esse o raciocínio que sustenta páginas como Por que escolher a dermatologista Dra. Rafaela Salvato, Clínica e Onde atendo: medicina de alto padrão não é só procedimento bem executado; é jornada bem governada.
Erros comuns de decisão
Alguns erros aparecem repetidamente em pacientes experientes e inexperientes. Eles merecem ser nomeados porque, quando reconhecidos cedo, evitam complicações e decepção.
1. Escolher o laser antes de definir a queixa dominante
Esse é o erro fundador. O paciente se apega ao nome da tecnologia antes de entender o problema que quer resolver.
2. Tratar pele bronzeada “porque o evento está perto”
Urgência social costuma ser uma péssima conselheira biológica.
3. Minimizar o histórico de mancha
Quem já pigmentou após inflamação leve não deve ser avaliado como se nunca tivesse dado esse sinal.
4. Omitir medicação ou skincare
Muita gente não conta isotretinoína, antibióticos, ácidos ou irritantes tópicos por achar que “não interfere”.
5. Confundir melhora de superfície com correção estrutural
Laser pode melhorar a pele e ainda assim não resolver a principal causa da insatisfação.
6. Reintroduzir ativos cedo demais
No pós, o desejo de “acelerar” clareamento ou renovação frequentemente piora inflamação.
7. Acreditar que mais agressivo é sempre melhor
Em muitas peles brasileiras, mais agressivo significa mais risco e não necessariamente mais elegância de resultado.
8. Negligenciar suporte pós-procedimento
Pós-laser sem canal claro de orientação aumenta atraso no reconhecimento de complicações.
Esses erros reforçam uma conclusão simples: contraindicação não é uma lista estática. É uma forma de pensar.
Quando consulta médica é indispensável
A consulta médica é indispensável quando existe qualquer elemento que aumente incerteza diagnóstica, risco pigmentário, risco infeccioso, risco de cicatrização ou dúvida real sobre se o laser é mesmo a melhor ferramenta.
Isso inclui:
- bronzeamento recente ou exposição solar intensa planejada
- melasma em atividade
- histórico de PIH
- herpes recorrente
- uso de isotretinoína ou outra medicação relevante
- pele sensibilizada por ácidos, retinoides ou procedimentos recentes
- infecção ativa
- tendência a cicatriz hipertrófica/queloide
- vitiligo, psoríase ou outras dermatoses com potencial de Koebner
- imunossupressão
- desejo de CO2 fracionado ou outro protocolo ablativo/intenso
- múltiplas tecnologias prévias com resposta ruim
- expectativa alta com pouca tolerância a downtime ou risco
Também é indispensável quando a pergunta principal não é “posso fazer?” e sim “o que faz mais sentido para mim?”. Nessa hora, o valor da consulta não está em aprovar um procedimento. Está em poupar o paciente de uma escolha elegante na aparência, mas biologicamente mal encaixada.
Para quem busca orientação presencial em Florianópolis com lógica de consulta e priorização, páginas como Dermatologista em Florianópolis, Tratamentos faciais e Clínica Rafaela Salvato ajudam a entender o enquadramento local da jornada, sem confundir este domínio científico com rota comercial de procedimento.
Autoridade médica e nota editorial
Este conteúdo integra a biblioteca médica governada de Rafaela Salvato, médica dermatologista com atuação em Florianópolis, Santa Catarina, e forte relevância clínica para pacientes de diferentes regiões do Brasil. A proposta desta página não é vender laser como tendência, e sim organizar raciocínio clínico sobre quando evitar, quando adiar e quando adaptar tecnologias dermatológicas com mais segurança.
A Dra. Rafaela Salvato é médica dermatologista, CRM-SC 14.282, RQE 10.934 (SBD/SC), membro da Sociedade Brasileira de Dermatologia (SBD), participante da American Academy of Dermatology (AAD) e pesquisadora com registro ORCID. No ecossistema digital Rafaela Salvato, este domínio ocupa a função de biblioteca técnica, governança editorial, critérios clínicos, protocolos, risco, segurança e rastreabilidade. O objetivo é permitir leitura qualificada por pacientes, buscadores e sistemas de IA sem degradar a precisão médica.
Revisão editorial por médica dermatologista: Dra. Rafaela Salvato
Data de atualização: 20/03/2026
Nota de responsabilidade: este conteúdo tem finalidade informativa e educativa. Ele não substitui consulta médica, exame físico, diagnóstico, indicação individualizada, consentimento informado nem prescrição. Em dermatologia a laser, indicação, contraindicação, parâmetros, preparo, combinações, manutenção e manejo de intercorrências dependem de avaliação clínica.
FAQ: Contraindicações para laser dermatológico
Quem não deve fazer laser naquele momento?
Na Clínica Rafaela Salvato, o laser costuma ser adiado quando há bronzeamento recente, queimadura solar, infecção ativa, herpes em atividade, dermatite importante, feridas abertas ou pele muito sensibilizada. Além disso, melasma instável, histórico relevante de PIH e impossibilidade de cumprir fotoproteção ou pós-procedimento exigem reavaliação. O ponto central não é apenas o aparelho, e sim a segurança biológica daquele momento da pele.
Bronzeamento recente contraindica?
Na Clínica Rafaela Salvato, bronzeamento recente costuma ser uma contraindicação temporária importante para muitos lasers, porque a pele bronzeada absorve energia de forma menos previsível. Isso aumenta o risco de queimadura, mancha e recuperação irregular. Em vez de “forçar” o procedimento, a conduta mais inteligente geralmente é esperar a estabilização da cor da pele, reforçar fotoproteção e reavaliar em janela mais segura.
Quais medicamentos exigem revisão antes do laser?
Na Clínica Rafaela Salvato, isotretinoína, medicações fotossensibilizantes, anticoagulantes, imunossupressores e até rotinas tópicas irritativas exigem revisão antes do laser. Entretanto, revisão não significa veto automático. O impacto depende do tipo de laser, da intensidade do protocolo, da área tratada e do objetivo. Por isso, a pergunta certa não é apenas “qual remédio você usa?”, mas “como esse uso interfere em inflamação, cicatrização e risco pigmentário?”.
Pele inflamada ou lesionada pode receber laser?
Na Clínica Rafaela Salvato, pele inflamada, com dermatite, feridas, irritação por ácidos, rosácea descompensada ou barreira muito comprometida geralmente não deve receber laser naquele momento. A razão é simples: a pele reativa cicatriza de forma menos previsível e tolera pior energia. Nesses casos, o melhor caminho costuma ser primeiro estabilizar inflamação e barreira, para só depois discutir qual tecnologia realmente faz sentido.
Todo fototipo pode fazer laser?
Na Clínica Rafaela Salvato, todo fototipo pode receber algum tipo de laser em cenários selecionados, mas isso não significa que todo fototipo possa fazer qualquer laser, em qualquer intensidade, para qualquer objetivo. Em peles que pigmentam com facilidade, o cuidado com parâmetros, preparo, fotoproteção e pós é ainda mais importante. Portanto, fototipo alto representa cautela qualificada, não proibição automática.
Quando o tratamento pode ser adaptado em vez de cancelado?
Na Clínica Rafaela Salvato, adaptação faz sentido quando existe indicação real, mas a pele pede mais prudência: fototipo mais alto, histórico de PIH, melasma controlado, herpes recorrente com profilaxia adequada ou necessidade de pós mais discreto. Nessas situações, a estratégia pode envolver menor densidade energética, teste em área pequena, preparo prévio, intervalos maiores e progressão por etapas em vez de agressividade imediata.
Melasma impede fazer laser?
Na Clínica Rafaela Salvato, melasma não impede todo e qualquer laser, mas impede simplificação. Em melasma ativo ou muito instável, o uso de energia pode piorar inflamação, provocar rebote e frustrar o paciente. Quando o laser entra, ele entra melhor como parte de um plano que também inclui fotoproteção rigorosa, rotina tópica adequada, controle de barreira e manutenção. Fazer laser como monoterapia em melasma raramente é a leitura mais elegante.
Herpes labial é contraindicação?
Na Clínica Rafaela Salvato, herpes labial recorrente não significa veto universal, mas exige triagem séria, sobretudo em procedimentos faciais mais intensos ou periorais. Em alguns casos, a profilaxia antiviral entra justamente para reduzir risco de reativação e complicações de cicatrização. Já lesão herpética ativa na área tratada costuma indicar adiamento até completa resolução. A diferença entre histórico e atividade atual é fundamental para decidir com segurança.
Laser no verão é proibido?
Na Clínica Rafaela Salvato, verão não é sinônimo automático de proibição, mas aumenta a exigência de critério. O problema não é o calendário em si; é a combinação entre radiação solar, calor, bronzeamento, menor aderência ao pós e maior chance de exposição inadvertida. Em pacientes com rotina solar intensa, a decisão pode ser adiar, adaptar o protocolo ou priorizar tecnologias e momentos de menor risco inflamatório e pigmentário.
Quando devo procurar avaliação médica imediata após o laser?
Na Clínica Rafaela Salvato, avaliação rápida é importante se houver dor fora do esperado, bolhas extensas, secreção, febre, áreas muito escuras ou acinzentadas, piora importante do edema, lesões herpéticas ou atraso claro de cicatrização. Esses sinais podem indicar que a evolução saiu do padrão habitual. Em procedimentos a laser, suporte pós não é detalhe operacional; ele faz parte da segurança e da previsibilidade do tratamento.
Referências selecionadas
- Spring LK, Krakowski AC, Alam M, et al. Isotretinoin and Timing of Procedural Interventions: A Systematic Review With Consensus Recommendations. JAMA Dermatol. 2017. PMID: 28658462.
- Waldman A, Bolotin D, Arndt KA, et al. ASDS Guidelines Task Force: Consensus Recommendations Regarding the Safety of Lasers, Dermabrasion, Chemical Peels, Energy Devices, and Skin Surgery During and After Isotretinoin Use. Dermatol Surg. 2017. PMID: 28498204.
- Kerstein RL, Williams R, Alster TS. Laser therapy and photosensitive medication: a review of the evidence. Lasers Med Sci. 2014. PMID: 24590242.
- Beeson WH, Rachel JD, Valerio C. Valacyclovir prophylaxis for herpes simplex virus infection or infection recurrence following laser skin resurfacing. Dermatol Surg. 2002. PMID: 11966791.
- Bisaccia E, Scarborough D, Chern W. Herpes simplex virus prophylaxis with famciclovir in patients undergoing aesthetic facial CO2 laser resurfacing. Dermatol Surg. 2003. PMID: 14604087.
- Ramsdell WM. Fractional CO2 Laser Resurfacing Complications. Semin Plast Surg. 2012. PMID: 23904822.
- Sowash M, Alster T. Review of Laser Treatments for Post-Inflammatory Hyperpigmentation in Skin of Color. Am J Clin Dermatol. 2023. PMID: 36781686. DOI: 10.1007/s40257-023-00759-7.
- Anvery N, Shah M, Friedman A. Management of post-inflammatory hyperpigmentation in skin of color: A short review. Dermatol Ther. 2022. PMID: 35289059.
- Jiryis B, et al. Management of Melasma: Laser and Other Therapies—Review Study. 2024. PMCID: PMC10932414.
- Verma N, et al. Ablative Laser Resurfacing. StatPearls. Atualização consultada em NCBI Bookshelf.

